19 L’impact de la réduction et de la suppression des paiements directs sur la prestation de services au Burkina Faso
Hoa Thi Nguyen, David Zombré, Valéry Ridde et Manuela De Allegri
Introduction
Dans le but d’accroître l’assistance qualifiée à l’accouchement, de nombreux pays d’Afrique subsaharienne ont considérablement réduit ou entièrement supprimé les paiements directs des services de soins obstétricaux (Richard et al., 2013; Ridde & Morestin, 2011; Yates, 2009)[1]. Ces politiques se justifient par le fait qu’il est largement reconnu que le paiement direct constitue un obstacle financier majeur à l’accès aux soins de santé, en particulier pour les groupes vulnérables, tels que les femmes et les personnes très pauvres (Borghi et al., 2008; Gabrysch & Campbell, 2009; Kyei-Nimakoh et al., 2017; Lagarde & Palmer, 2011; Yates, 2009). Les politiques de réduction et de suppression des paiements directs visent à faciliter l’accès aux soins en réduisant les obstacles financiers au point de service, et donc à accroître leur utilisation et, en fin de compte, à améliorer les résultats en matière de santé (Richard et al., 2013; Ridde & Morestin, 2011).
De nombreuses études ont été menées pour évaluer les effets des politiques de réduction et de suppression des paiements directs ciblant les soins de santé (Dzakpasu et al., 2014; Hatt et al., 2013; Richard et al., 2013; Ridde & Morestin, 2011). Au-delà des variations méthodologiques et des limites qui affectent inévitablement toutes les études visant à identifier de potentiels liens de causalité, les données des études convergent pour indiquer un effet immédiat et positif sur l’utilisation des services de santé à la suite de la réduction ou de la suppression des paiements directs (Dzakpasu, Powell-Jackson & Campbell, 2014). Plus précisément, une étude a révélé une augmentation de 5% des prestations en formation sanitaire dans trois pays d’Afrique sub-saharienne (Kenya, Ghana et Sénégal), où des politiques de suppression des paiements directs étaient en place (McKinnon, Harper, Kaufman & Bergevin, 2015). Une autre étude, examinant les effets de deux politiques nationales différentes qui garantissaient un accès gratuit aux soins de santé au Ghana, a montré une augmentation significative et immédiate des taux de prestation en formation sanitaire (Dzakpasu et al., 2012). Au Burkina Faso, deux études ont identifié une augmentation substantielle du taux d’accouchements assistés un an après l’introduction du projet pilote de suppression des paiements directs dans la région du Sahel (Johri, Ridde, Heinmüller & Haddad, 2014; Ridde et al., 2013).
Cependant, les preuves des effets durables des politiques de réduction et de suppression des paiements directs pour les soins maternels restent rares et mitigées. Nous n’avons identifié que cinq études concernant une période de plus de trois ans (De Allegri et al., 2012; Dzakpasu et al., 2012; Fournier et al., 2014; Ganaba et al., 2016; Ridde, Richard, Bicaba, Queuille & Conombo, 2011). Parmi ces cinq études, trois ont examiné la même politique nationale de réduction des paiements directs pour les soins d’accouchement mise en œuvre au Burkina Faso depuis 2007, mais ont fait état de résultats contrastés, selon la région étudiée et la méthodologie appliquée (De Allegri et al., 2012; Ganaba et al., 2016; Ridde et al., 2011). De même, Dzakpasu et al. (2012) n’ont pas identifié de changement durable sur cinq ans après le lancement de la politique de soins gratuits au Ghana en 2005. Au Mali, Fournier et al. (2014) ont constaté une augmentation soutenue du taux de césariennes pour un seul groupe de femmes vivant dans des villes dotées d’hôpitaux de district au cours des sept années suivant l’introduction de la politique nationale de gratuité des césariennes.
Notre étude visait à évaluer les effets durables de la réduction partielle et de la suppression complète des paiements directs sur l’utilisation des services de santé, et à comparer les deux politiques afin d’évaluer le bénéfice marginal de l’une par rapport à l’autre.
Méthode
Cadre de l’étude
Notre étude s’est déroulée dans la région du Sahel au Burkina Faso, où la politique nationale de réduction des paiements directs et le projet pilote de suppression des paiements directs ont été mis en œuvre en parallèle. Situé au nord-est et comptant une population de 1 160 000 habitant-e-s, principalement des éleveurs et éleveuses et des agriculteurs et agricultrices, le Sahel est la région la plus pauvre du pays (Ministère de la Santé du Burkina Faso, 2015). Elle est composée de quatre districts ruraux (Dori, Sebba, Djibo et Gorom) qui partagent des caractéristiques sociodémographiques similaires (Zombré, De Allegri & Ridde, 2017). Dans cette région, avant la mise en œuvre de la réduction ou de la suppression des paiements directs, l’utilisation des soins de santé, y compris la couverture des accouchements par du personnel qualifié, était parmi les plus faibles du pays. En 2006, le taux d’accouchement en formation sanitaire n’était que de 17,6%, alors que la moyenne nationale était de 42,9% (Ministère de la Santé du Burkina Faso, 2007).
Deux interventions à l’étude
Nous avons évalué les effets de deux interventions parallèles, mais différentes, de financement de la santé ciblant les paiements directs des services d’accouchement au Burkina Faso : la politique nationale de réduction des paiements directs pour l’accouchement et les soins obstétriques et néonataux d’urgence (SONU) et le projet pilote de suppression totale des paiements directs (le projet pilote) soutenu par l’ONG allemande HELP financée par ECHO.
La première politique, la SONU, a été mise en œuvre à l’échelle nationale de janvier 2007 à avril 2016 (Ministère de la Santé du Burkina, 2016). Cette politique a permis de réduire les paiements directs au lieu de soin en mettant effectivement en place une subvention de 80% pour la prise en charge de l’accouchement. Sur la base d’une étude de coûts, le gouvernement a fixé des tarifs fixes pour les services de soins et a remboursé 80% de ces valeurs aux formations sanitaires, laissant aux femmes le soin de payer les 20% restants au point d’utilisation. Cette contribution de 20% allait de 900 FCFA pour un accouchement normal, à 3 600 FCFA pour un accouchement compliqué et à 11 000 FCFA pour une césarienne. Cette politique prévoyait également que les 20% de femmes les plus pauvres soient totalement exemptées du paiement des services de soins d’accouchement (Ministère de la Santé du Burkina Faso, 2006). Tous les districts de la région du Sahel ont été touchés par cette politique, comme tous les autres districts du pays.
La deuxième politique était le projet pilote de suppression totale des paiements directs, qui a été mis en œuvre par les autorités sanitaires locales avec le soutien de HELP uniquement dans deux districts, Dori et Sebba, depuis septembre 2008. Le projet pilote a entraîné la suppression totale des paiements directs pour les femmes enceintes, les indigent-e-s et les enfants de moins de cinq ans (Ridde et al., 2013; Zombré et al., 2017)[2].
La SONU et le projet pilote ont été mis en œuvre conjointement avec d’autres initiatives parallèles visant à améliorer les soins maternels. Plus précisément, le projet pilote a été accompagné d’une série de mesures de soutien visant à améliorer la qualité des soins (Ridde et al., 2013; Zombré et al., 2017). De même, la SONU a été mis en œuvre sur un système déjà opérationnel, ce qui signifie qu’elle a eu lieu en même temps que d’autres activités visant à renforcer les performances du système de santé, y compris l’amélioration de la qualité des services (Ridde et al., 2011). Dans notre analyse, nous n’avions aucun moyen d’isoler les effets de la réduction des paiements directs et de la suppression de l’effet de l’amélioration de la qualité des soins, puisque les deux composantes ont été mises en œuvre en même temps comme une seule intervention dans les deux cas.
Conception de l’étude
Nous avons adopté l’analyse des séries chronologiques interrompues basée sur une régression segmentée (Bernal, Cummins, & Gasparrini 2016; Lagarde, 2012; Penfold, Harrison, Bell & Fitzmaurice, 2007; Shadish & Cook, 2002; Wagner, Soumerai, Zhang & Ross-Degnan, 2002) pour estimer les effets de la SONU et du pilote. Étant donné que le projet pilote n’a été mis en œuvre que dans deux districts (Dori et Sebba), nous avons pu inclure les deux autres districts (Djibo et Gorom) de la région comme groupe témoin pour la période suivant la mise en place du projet pilote. Cela signifie que nous avons traité les quatre districts comme une intervention pour la période pré-pilote (jusqu’en août 2008) et à partir de septembre 2008, nous avons traité les deux districts qui n’ont pas reçu le projet pilote comme un groupe de contrôle.
Notre série couvrait la période de onze ans, allant de janvier 2004 à décembre 2014. Elle se composait de 132 points de données mensuelles, dont 36 pour la période précédant la SONU, 20 pour la période entre le début de la SONU et le pilote et 76 pour la période suivant la mise en place du pilote. Nous avons placé deux interruptions consécutives, la première en janvier 2007 et la seconde en septembre 2008, afin de quantifier l’effet de la SONU et du projet pilote.
Sources de données
Cette étude s’est appuyée sur des données provenant de deux sources : le système d’information sur la gestion de la santé (HMIS) et une enquête ad hoc auprès des formations sanitaires. Le HMIS représente la principale source de données pour cette étude. Afin d’établir une série chronologique continue et stable, nous avons obtenu le nombre mensuel d’accouchements effectués dans les 87 Centres de Santé et de Promotion Sociale (CSPS), les formations sanitaires de premier niveau des quatre districts étudiés et une estimation du nombre de femmes en âge de procréer (15-49 ans) dans leur bassin de desserte.
L’enquête auprès des centres de santé représente une source secondaire de données utilisée pour cette étude. Cette enquête a été menée dans les 87 CSPS des quatre districts étudiés, dans le but de déterminer si les facteurs contextuels et les services de santé affectent l’association entre la suppression des paiements directs et l’utilisation des soins de santé (Zombré et al., 2017). Pour les besoins de notre étude, nous n’avons extrait de cette enquête que des données sur la présence d’autres interventions sanitaires dans les formations sanitaires étudiées et sur la date d’ouverture de l’établissement. Nous avons utilisé ces données pour fournir une explication complémentaire des résultats des séries chronologiques et pour comparer la période théorique de disponibilité des données à celle observée dans la base du HMIS pour chaque formation sanitaire.
L’approche analytique et la modélisation statistique ont été présentées dans l’article publié en anglais[3].
Résultats
Le tableau 1 présente des statistiques pour les groupes d’intervention et de contrôle pour l’ensemble de la période d’étude. De janvier 2004 à décembre 2014, notre base de données comprenait un total de 9 627 observations (dénombrement des points de données mensuels des 87 CSPS), dont 174 observations manquantes (1,8%). Les observations manquantes ont eu lieu principalement dans les mois suivant l’ouverture de l’établissement, dit formation sanitaire, indépendamment de l’emplacement dans les districts de contrôle ou d’intervention; nous avons donc décidé d’exclure toutes les valeurs manquantes de notre analyse. Notre analyse finale a pris en compte 9 453 observations au total, dont 5 661 observations dans le groupe de contrôle et 3 792 dans le groupe d’intervention. En outre, le tableau 1 présente la moyenne mensuelle de la proportion d’accouchements en formation sanitaire, le décompte mensuel des accouchements prévus pour les groupes d’intervention et de contrôle pour l’ensemble de la période d’étude et ses sous-périodes.

Le tableau 2 présente les estimations finales du modèle. La figure 1 visualise les résultats finaux en traçant les lignes observées (les points de données réels) et ajustées (les estimations du modèle) pour les groupes d’intervention et de contrôle. Au début de la période d’étude, le taux d’accouchements en formation sanitaire était déjà supérieur de 9,48% (p=0,01) dans le groupe d’intervention par rapport au groupe de contrôle. Il n’y avait pas de différence significative dans la tendance préexistante entre le groupe d’intervention et le groupe de contrôle (p>0,05). Nous avons observé une légère augmentation d’un mois à l’autre de la tendance préexistante tant dans le groupe de contrôle (0,1%) que dans le groupe d’intervention (0,07%). Cependant, cette légère tendance positive préexistante avant la SONU n’était pas significative pour les deux groupes (p > 0,05).

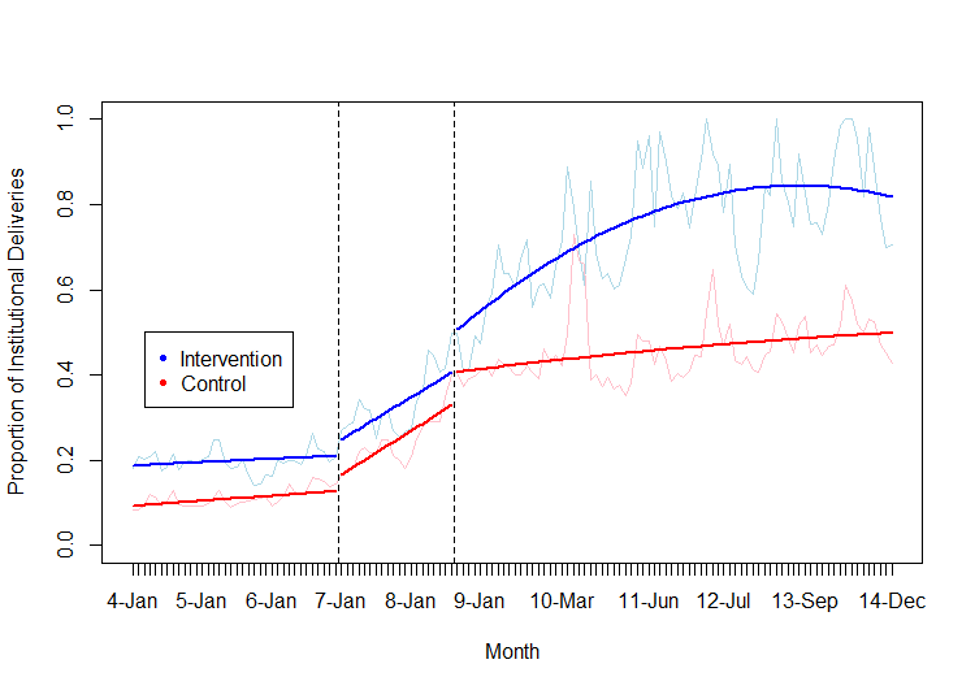
Les estimations du modèle suggèrent que juste après l’introduction de la SONU, il y a eu une augmentation immédiate mais non significative de 3,05 points de pourcentage (changement de niveau) de la proportion des accouchements en formation sanitaire, et une accélération du développement des accouchements en formations sanitaires (+0,76 point de pourcentage d’augmentation mensuelle (p<0,01)) pour la période entre le début de la SONU et celui du projet pilote d’exemption dans les quatre districts de l’étude. En ce qui concerne les effets du pilote, dans le groupe de contrôle, nous avons observé une augmentation immédiate et significative de 7,64% du taux d’accouchement en formation sanitaire. Cette augmentation immédiate dans le groupe de contrôle a été suivie d’une réduction mensuelle significative au taux de 0,69 point de pourcentage (p=0,01) dans la période post-pilote dans la tendance linéaire, et une diminution non significative dans sa tendance quadratique correspondante. Sur la même période, dans le groupe d’intervention, il y a eu une augmentation immédiate de 8,91% du taux de prestation en formation sanitaire après l’introduction du pilote, soit seulement 1,27 points de pourcentage de plus que l’estimation correspondante pour le groupe de contrôle. La différence entre les deux n’était pas statistiquement significative. Cette différence d’augmentation initiale entre le groupe d’intervention et le groupe de contrôle s’est accompagnée d’une augmentation mensuelle significative de 1,03 points de pourcentage (p=0,001), tandis que la tendance quadratique correspondante indiquait une réduction mensuelle significative au taux de 0,01% (p=0,01) tout au long de la période post-pilote.
Le tableau 3 présente les effets absolus et relatifs (en moyenne dans les quatre districts) de la SONU sur l’utilisation des accouchements en formation sanitaire en pourcentage et en nombre sur les huit années suivant sa mise en œuvre. Un an après l’introduction de la SONU, le taux estimé d’accouchement en milieu hospitalier à Djibo et Gorom était de 26,1% (la valeur prédite). Si la SONU n’avait pas été mise en œuvre, cette valeur n’aurait dû être que de 13,9% (la valeur contrefactuelle), ce qui représente un effet absolu de 12,2 points de pourcentage, soit l’équivalent d’un effet relatif de 87,5%. En conséquence, entre fin décembre 2006 et fin décembre 2007 à Djibo et Gorom, 2 937 accouchements ont eu lieu en formation sanitaire plutôt qu’à domicile grâce à l’exemption des paiements directs. Cet effet a augmenté et a atteint son point culminant à la fin de la troisième année après le début de la SONU, où il était de 27,0 points de pourcentage en termes absolus ou de 166,5% en termes relatifs. À partir de la quatrième année, l’augmentation de l’effet devient moindre d’année en année jusqu’à la dernière année d’étude (décembre 2014), où le taux d’accouchements en formation sanitaire s’est établi à 53,5%, présentant un effet absolu de 31,4 points de pourcentage et relatif de 142,0% respectivement. Sur huit ans, la SONU a produit une augmentation de 31,4%, ce qui équivaut à une augmentation annuelle d’environ 4% (31,4%/8) en moyenne et s’est traduit par 10 478 accouchements supplémentaires à Djibo et Gorom pour la seule année 2014.

Le tableau 4 montre les effets absolus et relatifs du projet pilote sur l’utilisation de l’accouchement en formation sanitaire, à la fois en pourcentage et en valeur absolue, sur une période de six ans après son lancement. Seize mois après l’introduction du projet pilote (décembre 2009), le taux d’accouchement en formation sanitaire dans les districts d’intervention était estimé à 65,7%, soit un effet absolu de 15,3%, ou un effet relatif de 30,4% par rapport à son « contrefactuel » (le taux d’accouchement en formation sanitaire prédit pour le groupe contrôle). Cette tendance positive s’est poursuivie et a atteint son point culminant à la fin de la quatrième année, où l’effet a été le plus élevé (28,5% en termes absolus, 51,6 points de pourcentage en termes relatifs). Le taux d’augmentation a commencé à se stabiliser à partir de la cinquième année. À la fin de la période d’étude, le taux d’accouchements prédit en formation sanitaire dans le groupe d’intervention était de 81,8%, soit un effet absolu de 23,2 points de pourcentage et 39,6% en termes relatifs, ce qui s’est traduit par 5 720 accouchements réalisés en formation sanitaire supplémentaires plutôt qu’à domicile à Dori et Sebba pour la seule année 2014. L’effet global du projet pilote sur six ans était de 23,2%, soit environ 4% par an (23,2%/4).

Discussion
Cette étude est la première à appliquer une série chronologique contrôlée pour évaluer à la fois les effets durables de la suppression des paiements directs pour les soins d’accouchement et l’effet relatif de la suppression complète des paiements directs par rapport à une réduction partielle. Le cadre unique du Burkina Faso, avec deux politiques mises en place parallèlement (une politique nationale de réduction des paiements directs, la SONU, et un projet pilote de suppression des paiements directs), combiné à la disponibilité de données de routine de haute qualité, nous a permis de mener cette étude et d’apporter une contribution substantielle à l’état des connaissances.
Notre étude a détecté un effet positif significatif et durable de la réduction et de la suppression des paiements directs sur le recours à l’accouchement en formation sanitaire au Burkina Faso. Plus précisément, la SONU a produit une augmentation globale de 31,4% en huit ans, ce qui équivaut à une augmentation annuelle de 4%. L’effet annuel a augmenté pendant les trois premières années puis s’est progressivement stabilisé. De même, le projet pilote a encore amélioré l’utilisation des soins de santé en augmentant la proportion d’accouchements en formation sanitaire de 23,2 points de pourcentage par rapport à la situation de la SONU sur une période de six ans, ce qui équivaut à une augmentation annuelle d’environ 4%. L’ampleur de l’effet a augmenté d’année en année pendant quatre ans avant de se stabiliser.
L’ampleur de l’effet sur cinq ans (28,8 points de pourcentage) due à la SONU, estimée dans notre étude, est comparable à l’estimation basée sur la population de 35% observée par De Allegri et al. (2012) sur la même période dans le district de Nouna. De même, l’augmentation de 4% par an observée dans notre étude est égale à l’estimation produite par Ganaba et al. (2016) utilisant également les données du HMIS. En confrontant nos résultats à la littérature antérieure sur les effets produits par le même projet pilote de paiements directs sur l’utilisation des soins de santé pour les enfants de moins de cinq ans, nous constatons que notre étude n’a pas détecté un effet significatif d’une ampleur comparable immédiatement après sa mise en œuvre, mais qu’un effet soutenu sur six ans était plutôt comparable (Zombré et al., 2017). La différence dans les effets immédiats pourrait être en partie attribuable à la magnitude de la suppression (Carroll et al., 2007; Gearing et al., 2011).
D’une part, l’augmentation mensuelle significative et continue observée dans les quatre districts étudiés à la suite de l’introduction de la SONU confirme que les paiements directs constituent depuis longtemps un obstacle majeur à l’accès aux soins (Borghi, Storeng & Filippi, 2008; Gabrysch & Campbell, 2009; Kyei-Nimakoh, Carolan-Olah, & McCann, 2017; Lagarde & Palmer, 2011; Yates, 2009) et que cette suppression du paiement est déjà suffisante pour produire une augmentation soutenue de l’utilisation des services. D’autre part, l’augmentation significative et mensuelle qui a suivi l’introduction du projet pilote à Dori et Sebba, comparée à la réduction partielle maintenue à Djibo et Gorom, confirme que même de faibles co-paiements peuvent dissuader l’utilisation des services de santé (De Allegri et al., 2015; Puertas, Nzala, Philips, Poletti & Team, 2005), en particulier dans les zones pauvres et défavorisées comme la région du Sahel (Ministère de la Santé du Burkina Faso, 2015). Cette constatation contribue à dissiper une idée fausse sur la gratuité des soins de santé, selon laquelle une contribution financière, aussi minime soit-elle, est nécessaire pour que les gens apprécient la valeur des services qu’ils reçoivent (Ridde, Queuille & Ndour, 2014).
Conformément au troisième Objectif de Développement Durable (United Nations, 2015), nos conclusions indiquent clairement la nécessité d’investir dans des politiques qui suppriment toutes les barrières financières au point d’utilisation, processus initié au Burkina Faso avec le lancement de la politique de gratuité en avril 2016[4], consacrant la suppression de tous les paiements directs pour les soins préventifs et curatifs pour les femmes enceintes et allaitantes et les enfants de moins de cinq ans (Ministère de la Santé du Burkina, 2016). Nos résultats suggèrent que la mise en œuvre de cette politique nationale est susceptible d’entraîner une nouvelle augmentation du recours aux soins de santé en réduisant les obstacles financiers au point d’utilisation. Étant donné que les quatre districts étudiés avaient les taux d’utilisation des services d’accouchement en formation sanitaire les plus faibles du pays avant la SONU (seulement 9,2% à Djibo et Gorom et 18,7% à Dori et Sebba en janvier 2004), l’ampleur de l’effet observé pourrait être plus importante qu’attendue dans les districts en partant d’une valeur de référence plus élevée. Cette même considération sur le rôle d’un faible niveau initial d’utilisation des soins de santé (50,4%) s’applique à l’examen de l’impact du projet pilote. Cela implique que l’attente sur le gain potentiel de la politique de gratuité doit être testée dans les études futures pour confirmer si elle est capable de produire les mêmes effets que l’objet pilote de notre analyse. De plus, cette conclusion suggère que la suppression de la gratuité peut produire des gains aussi importants sur la couverture des accouchements en formation sanitaire dans d’autres pays d’Afrique subsaharienne où les taux d’accouchement par du personnel qualifié sont initialement aussi faibles que dans la région du Sahel.
De même, nos conclusions illustrent le succès relatif de l’expérience burkinabè, où la réduction et la suppression des paiements directs ont permis d’obtenir un taux d’accouchement en formation sanitaire qui était environ 35% supérieur à la moyenne de l’ASS (United Nations, 2014) et de 4% à 26% supérieur à ce qui a été observé dans six autres pays d’ASS (Burundi, Ghana, Sénégal, Niger, Kenya et Liberia) où des politiques similaires de suppression des paiements directs ont été mises en œuvre (UNICEF, 2017). La compréhension des différences dans l’effet produit par des politiques similaires de réduction et de suppression des paiements directs devrait faire l’objet de recherches futures, car les différences dans la mise en œuvre peuvent être largement responsables des différences observées dans les effets (Belaid & Ridde 2015; Witter et al. 2016). Dans le cas du Burkina Faso, il est possible que les efforts d’accompagnement pour améliorer la qualité de la prestation de services aient contribué à attirer les femmes dans les formations sanitaires (Philibert, Ridde, Bado & Fournier, 2014; Ridde et al., 2013; Ridde et al., 2011).
Le fait que le taux des accouchements en formation sanitaire se soit stabilisé trois ans et quatre ans après le début de la SONU et du projet pilote, respectivement, suggère l’existence d’autres obstacles importants en dehors des financiers. En fait, la détérioration de la qualité des soins due à une augmentation excessive de l’utilisation a été considérée comme une raison possible des effets non durables (FEMHealth, 2014; Gilson & McIntyre, 2005). Cependant, dans le cadre de notre étude, où la SONU et le projet pilote ont été mis en œuvre en même temps que des mesures d’amélioration de la qualité, ce raisonnement peut ne pas être applicable. Par conséquent, l’hypothèse émergente la plus crédible pour expliquer le plafonnement des effets est que les besoins non satisfaits en raison de contraintes financières ont été satisfaits dans ce délai, tandis que d’autres obstacles non financiers (accessibilité géographique et manque d’informations) et des facteurs individuels non observés ont continué à entraver l’accès aux soins. Cette constatation corrobore les données existantes selon lesquelles les paiements directs ne sont qu’un des nombreux obstacles à l’évaluation des soins obstétricaux (Borghi et al., 2006; De Allegri et al., 2015; Gabrysch & Campbell, 2009; Kyei-Nimakoh et al., 2017; Lagarde & Palmer, 2011; Yates, 2009). Cela implique que la mise en œuvre effective de la suppression des paiements directs ne suffit pas à elle seule à atteindre la couverture totale et souligne la nécessité de prendre d’autres mesures d’accompagnement qui abordent de manière globale les autres obstacles non financiers importants pour garantir que toutes les femmes accouchent en présence d’un-e professionnel-le qualifié-e (Borghi, Ensor, Somanathan, Lissner & Mills, 2006; FEMHealth, 2014; Witter et al., 2016).
L’augmentation immédiate de 7,64% du taux d’utilisation en formation sanitaire observée dans les districts témoins après le lancement du projet pilote semble surprenante et mérite une explication plus approfondie, d’autant plus qu’elle a minimisé la différence détectable entre les groupes d’intervention et les groupes témoins à ce moment-là. Ce résultat inattendu pourrait être dû en partie aux variations saisonnières prises en compte dans notre analyse de sensibilité, puisque le pic du taux d’accouchement en formation sanitaire a coïncidé avec les mois au cours desquels le projet pilote a été lancé (août et septembre). Elle pourrait également être partiellement attribuable à la réalité de la mise en œuvre de la SONU, car des recherches antérieures ont déjà révélé que la campagne de communication de masse pour la SONU a eu lieu seulement un an et demi après le lancement de la politique, entre mai et juillet 2008 (Ridde et al., 2011). Il est donc plausible de supposer que la campagne de communication a permis de mieux faire connaître la SONU au moment même où le projet pilote a été lancé, ce qui a entraîné une nouvelle augmentation du recours aux accouchements en formation sanitaire, même dans les formations sanitaires de contrôle à ce moment-là. Notre observation confirme l’importance de l’évaluation des résultats à la lumière des facteurs contextuels qui caractérisent la mise en œuvre d’une intervention (Belaid & Ridde, 2015).
Conclusion
En s’appuyant sur le cas du Burkina Faso et sur un solide design quasi expérimentale de l’évaluation, notre étude fournit des preuves du potentiel des politiques de réduction et de suppression du paiement des paiements directs pour produire des augmentations positives et durables de l’utilisation des soins de santé. Néanmoins, notre étude détecte également les limites de ces politiques pour ce qui est de garantir que toutes les femmes accèdent à une formation sanitaire pour leur accouchement, ce qui met en évidence l’existence d’autres obstacles importants à l’accès. Tout en reconnaissant l’étape importante franchie par le Burkina Faso en lançant la politique de gratuité en 2016, notre étude suggère clairement qu’une approche multisectorielle, abordant les obstacles au-delà des paiements directs au point d’utilisation, est nécessaire pour garantir que toutes les femmes bénéficient d’une assistance qualifiée lors de l’accouchement.
Références
Belaid, L. & Ridde, V. (2015). Contextual factors as a key to understanding the heterogeneity of effects of a maternal health policy in Burkina Faso? Health Policy & Planning, 30(3), 309-321. doi:10.1093/heapol/czu012
Bernal, J. L., Cummins, S. & Gasparrini, A. (2016). Interrupted time series regression for the evaluation of public health interventions: A tutorial. International Journal of Epidemiology, 46(1), 348–355. doi:10.1093/ije/dyw098
Borghi, J., Ensor, T., Somanathan, A., Lissner, C. & Mills, A. (2006). Mobilising financial resources for maternal health. The Lancet, 368(9545), 1457-1465. doi:10.1016/S0140-6736(06)69383-5
Borghi, J., Storeng, K. T. & Filippi, V. (2008). Overview of the costs of obstetric care and the economic and social consequences for households. Dans F. Richard, S. Witter & V. De Brouwere (dir.), Reducing financial barriers to obstetric care in low-income countries (23-46). ITG Press.
Carroll, C., Patterson, M., Wood, S., Booth, A., Rick, J. & Balain, S. (2007). A conceptual framework for implementation fidelity. Implementation Science, 2(40). doi:10.1186/1748-5908-2-40
De Allegri, M., Ridde, V., Louis, V. R. et al. (2012). The impact of targeted subsidies for facility-based delivery on access to care and equity – evidence from a population-based study in rural Burkina Faso. Journal of Public Health Policy, 33(4), 439-453. doi:10.1057/jphp.2012.27
De Allegri, M., Tiendrebéogo, J., Müller, O., Yé, M., Jahn, A. & Ridde, V. (2015). Understanding home delivery in a context of user fee reduction: A cross-sectional mixed methods study in rural Burkina Faso. BMC Pregnancy and Childbirth, 15(330). doi:10.1186/s12884-015-0764-0
Dzakpasu, S., Powell-Jackson, T. & Campbell, O. M. R. (2014). Impact of user fees on maternal health service utilization and related health outcomes: A systematic review. Health Policy & Planning, 29(2), 137-150. doi:10.1093/heapol/czs142
Dzakpasu, S., Soremekun, S., Manu, A. et al. (2012). Impact of free delivery care on health facility delivery and insurance coverage in Ghana’s Brong Ahafo Region. PLOS ONE, 7(11), e49430. doi:10.1371/journal.pone.0049430
FEMHealth. (2014). Free care for deliveries and caesareans in West Africa and Morocco: Research findings and lessons.
Fournier, P., Dumont, A., Tourigny, C., Philibert, A., Coulibaly, A. & Traoré, M. (2014). The free caesareans policy in low-income settings: An interrupted time series analysis in Mali (2003–2012). PLOS ONE, 9(8), e105130. doi:10.1371/journal.pone.0105130
Gabrysch, S. & Campbell, O. M. (2009). Still too far to walk. Literature review of the determinants of delivery service use. BMC Pregnancy and Childbirth, 9(34). doi:1471-2393-9-34
Ganaba, R., Ilboudo, P. G. C., Cresswell, J. A. et al. (2016). The obstetric care subsidy policy in Burkina Faso: What are the effects after five years of implementation? Findings of a complex evaluation. BMC Pregnancy Childbirth, 16(84). doi:10.1186/s12884-016-0875-2
Gearing, R. E., El-Bassel, N., Ghesquiere, A., Baldwin, S., Gillies, J. & Ngeow, E. (2011). Major ingredients of fidelity: A review and scientific guide to improving quality of intervention research implementation. Clinical Psychology Review, 31(1), 79-88. https://doi.org/10.1016/j.cpr.2010.09.007
Gilson, L. & McIntyre, D. (2005). Removing user fees for primary care in Africa. The need for careful action. BMJ British Medical Journal, 331(762).
Johri, M., Ridde, V., Heinmüller, R. & Haddad, S. (2014). Estimation of maternal and child mortality one year after user-fee elimination: An impact evaluation and modelling study in Burkina Faso. Bulletin of the World Health Organization, 92, 706-715.
Kyei-Nimakoh, M., Carolan-Olah, M. & McCann, T. V. (2017). Access barriers to obstetric care at health facilities in sub-Saharan Africa— a systematic review. Systematic Reviews, 6(110). doi:10.1186/s13643-017-0503-x
Lagarde, M. (2012). How to do (or not to do) … Assessing the impact of a policy change with routine longitudinal data. Health Policy & Planning, 27(1), 76-83. doi:10.1093/heapol/czr004
Lagarde, M. & Palmer, N. (2011). The impact of user fees on access to health services in low- and middle-income countries. The Cochrane Database of Systematic Reviews, (4). doi:10.1002/14651858.CD009094
McKinnon, B., Harper, S., Kaufman, J. S. & Bergevin, Y. (2015). Removing user fees for facility-based delivery services: A difference-in-differences evaluation from ten sub-Saharan African countries. Health Policy & Planning, 30(4), 432–441. doi:10.1093/heapol/czu027
Ministère de la Santé du Burkina Faso. (2006). Manual d’exécution de la stratégie nationale de subvention des accouchements et des soins obstétricaux et néonataux d’urgence au Burkina Faso (SONU). Ouagadougou.
Ministère de la Santé du Burkina Faso. (2007). Annuaire statistique 2006 (03 BP 7009).
Ministère de la Santé du Burkina Faso. (2015). Annuaire statistique 2014 (03 BP 7009).
Ministère de la Santé du Burkina (2016). Stratégie nationale de gratuité des soins chez la femme enceinte, des accouchements, de la césarienne et des autres SONU. Ouagadougou.
Penfold, S., Harrison, E., Bell, J. & Fitzmaurice, A. (2007). Evaluation of the delivery fee exemption policy in Ghana: Population estimates of changes in delivery service utilization in two regions. Ghana Medical Journal, 41(3), 100-109.
Philibert, A., Ridde, V., Bado, A. & Fournier, P. (2014). No effect of user fee exemption on perceived quality of delivery care in Burkina Faso: A case-control study. BMC Health Services Research, 14(120). doi:10.1186/1472-6963-14-120
Puertas, G., Nzala, J. C., Philips, M., Poletti, T. & Team, M. D. (2005). User fees in the Eastern Democratic Republic of Congo: A barrier to access to health-care results of five epidemiological surveys [Rapport]. Médecins sans frontières. http://hdl.handle.net/10144/90301
Ridde, V., Queuille, L., Atchessi, N., Samb, O., Heinmüller, R. & Haddad, S. (2013). The evaluation of an experiment in healthcare user fees exemption for vulnerable groups in Burkina Faso. Field Actions Science Reports. The journal of field actions, (Special 8).
Ridde, V., Queuille, L. & Ndour, M. (2014). Nine misconceptions about free healthcare in sub-Saharan Africa. Development Studies Research, 1(1), 54-63. doi:10.1080/21665095.2014.925785
Ridde, V., Richard, F., Bicaba, A., Queuille, L. & Conombo, G. (2011). The national subsidy for deliveries and emergency obstetric care in Burkina Faso. Health Policy & Planning, 26(suppl_2). doi:10.1093/heapol/czr060
Shadish, C. & Cook, T. D. (2002). Experimental and quasi-experimental designs for generalized causal inference. Houghton Mifflin.
UNICEF (2017). Percentage of births assisted by a skilled birth attendant by country, 2011-2016 [Database, Delivery care]. https://data.unicef.org/topic/maternal-health/delivery-care/
United Nations (2014). The Millennium Development Goals [Rapport].
United Nations (2015). Sustainable Development Goal 3: Ensure healthy lives and promote well-being for all at all ages. http://www.un.org/sustainabledevelopment/health/
Wagner, A. K., Soumerai, S. B., Zhang, F. & Ross-Degnan, D. (2002). Segmented regression analysis of interrupted time series studies in medication use research. Journal of Clinical Pharmacy and Therapeutics, 27(4), 299-309. doi:10.1046/j.1365-2710.2002.00430.x
Witter, S., Boukhalfa, C., Cresswell, J. et al. (2016). Cost and impact of policies to remove and reduce fees for obstetric care in Benin, Burkina Faso, Mali and Morocco. International Journal for Equity in Health, 15(123). doi:10.1186/s12939-016-0412-y
Yates, R. (2009). Universal health care and the removal of user fees. The Lancet, 373(9680), 2078-2081. doi:10.1016/S0140-6736(09)60258-0
Zombré, D., De Allegri, M. & Ridde, V. (2017). Immediate and sustained effects of user fee exemption on healthcare utilization among children under five in Burkina Faso: A controlled interrupted time-series analysis. Social Science and Medicine, 179, 27-35. doi:10.1016/j.socscimed.2017.02.027
- Ce chapitre est une traduction d’un article publié en anglais et remanié/réduit pour cet ouvrage : Nguyen, H. T., Zombré, D., Ridde, V. & De Allegri, M. (2018). The impact of reducing and eliminating user fees on facility-based delivery: A controlled interrupted time series in Burkina Faso. Health Policy and Planning, 33(8), 948–956. ↵
- Voir le chapitre de Ridde et al. ↵
- Disponible sur : https://academic.oup.com/heapol/article/33/8/948/5107204 ↵
- Voir le chapitre de Ridde et al. ↵

