8 Les débuts de la mise en œuvre du financement basé sur les résultats au Burkina Faso
Valéry Ridde, Paul-André Somé et Anne-Marie Turcotte-Tremblay
Introduction
Depuis plusieurs années en Afrique, de nombreux pays se sont lancés dans des interventions de financement basé sur les résultats (FBR)[1]. Si les fondements théoriques de l’approche sont encore débattus (Paul & Renmans, 2017; Paul et al., 2021), il s’agit de lier le financement des formations sanitaires et le paiement de primes au personnel de la santé à l’atteinte d’indicateurs de quantité, et souvent de qualité des soins, préalablement définis. Ces indicateurs sont l’objet d’un processus de contrôle par des acteurs et actrices indépendant-e-s. Les preuves scientifiques de l’efficacité ou de l’efficience du FBR restent limitées au Nord (Milstein & Schreyoegg, 2016) comme au Sud (Turcotte-Tremblay et al., 2016). Les recherches sur sa mise en œuvre étaient encore très rares en Afrique de l’Ouest francophone (Paul et al., 2014) au moment de réaliser cette recherche, alors qu’elles existaient ailleurs en Afrique (Anselmi et al., 2017; Antony et al., 2017; Renmans et al., 2016; Wilhelm et al., 2016). Ces recherches ont des méthodes et des résultats très variables mais confirment toutes le manque de connaissances à l’égard de la mise en œuvre du FBR en Afrique. Certain-e-s évoquent même une tendance dans les écrits sur le FBR d’un « un biais de publication bien connu en faveur des histoires à succès » (Ssengooba et al., 2012 : 382). Pourtant, il est essentiel d’entrer dans la « boîte noire » du FBR et mieux comprendre le fonctionnement de cette intervention complexe (Renmans et al., 2016; Ssengooba et al., 2012). Les recherches non financées par les organisations qui paient la mise en place du FBR restent encore rares en Afrique (Turcotte-Tremblay et al., 2016), tout comme rares sont celles concernant la mise en œuvre des interventions en Afrique (Ridde & Olivier de Sardan, 2017; Saetren, 2005).
Au Burkina Faso, après un projet pré-pilote dans trois districts, le ministère de la Santé et la Banque mondiale ont déployé une intervention FBR dans 12 districts supplémentaires en janvier 2014. Le Burkina a décidé d’innover en y associant des stratégies destinées à améliorer l’équité et soutenir la demande des soins. Ainsi, 10 districts ont organisé dans certains centres de santé sélectionnés de façon aléatoire un processus de sélection communautaire des indigent-e-s, leur permettant d’être exempté-e-s du paiement des soins et dans deux autres districts une assurance maladie à base communautaire associée à cette exemption. Ainsi, tous et toutes les patient-e-s ont continué de payer les soins au point de service, sauf les indigent-e-s qui en ont été exempté-e-s ou les femmes enceintes dont les accouchements sont subventionnés par l’État depuis 2006 et gratuits depuis 2016. Rédigé avec le soutien de consultant-e-s de la Banque mondiale, un guide de mise en œuvre de l’intervention de plus de 300 pages est disponible (Ministère de la Santé, 2013).
Le Service Technique FBR (ST-FBR) a été créé pour appuyer la mise en œuvre du FBR à travers l’élaboration et le suivi des indicateurs, la supervision des vérifications, l’organisation d’ateliers de formation et l’analyse de données de performance. Des agences de contractualisation et de vérification (ACV) ont été mises en place pour vérifier les résultats quantitatifs des formations sanitaires, accompagner les agent-e-s de santé dans l’utilisation des outils du FBR, saisir les données et soumettre les factures des formations sanitaires pour validation. Les ACV ont effectué les vérifications quantité mensuellement pour compter le nombre de prestations ciblées effectuées (~23 indicateurs). Les vérifications qualité ont été effectuées trimestriellement sur plusieurs dimensions de la qualité des soins telles que les conditions d’accueil des patient-e-s, la disponibilité du matériel, la tenue des supports, la gestion des médicaments et la gestion financière (~104 indicateurs). Cette dernière requiert la collaboration des membres des comités de gestion (COGES) des formations sanitaires en raison de leur implication dans la trésorerie du centre de santé et de promotion sociale (CSPS). Les indicateurs de quantité ont été achetés à un prix fixe et ceux pour la qualité en fonction d’une cible minimale à atteindre.
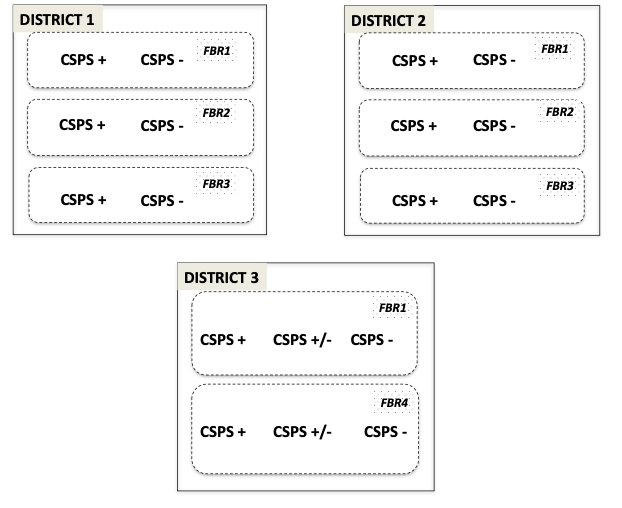
L’organisation du FBR a été conçue pour faciliter son évaluation d’impact financée par la Banque mondiale selon une expérimentation par assignation aléatoire des CSPS (centres de santé de première ligne). Quatre catégories de sélection aléatoire ont été définies : (i) FBR1 : le centre de santé payé pour les indicateurs d’activités atteints sur la base de prix fixés mais qui peuvent fluctuer au cours du projet; (ii) FBR2 : le FBR1 couplé à une intervention de sélection communautaire des indigent-e-s exempté-e-s du paiement des soins dont l’achat était effectué à un prix modéré; (iii) FBR3 : le FBR2 à un prix d’achat plus élevé pour les indigent-e-s visait à encourager les initiatives innovantes pour augmenter leur utilisation des services; (iv) FBR4 : FBR1 associé à une assurance maladie à base communautaire couplée à une intervention de sélection communautaire des indigent-e-s. Cette dernière composante du FBR a été mise en œuvre uniquement dans une seule région sanitaire.
Pour les quatre modalités, un « bonus équité » a été mis en place entre les districts et les centres de santé. Ainsi, les prix d’achats variaient sensiblement pour les centres de santé au sein de ces quatre catégories afin de notamment tenir compte de leur éloignement de la ville du district et des conditions de travail (besoins en ressources). Par exemple, une consultation curative d’une personne de plus de cinq ans serait achetée entre 100 et 180 FCFA selon les CSPS dans un même district. Les détails sont disponibles dans le guide mise en œuvre (Ministère de la Santé, 2013).
L’analyse de la fidélité de la mise en œuvre du FBR entreprise 12 mois après son démarrage a montré que globalement les éléments importants et essentiels de la théorie d’intervention ont été implantés (Bodson et al., 2016). Bien que cette analyse de la fidélité soit essentielle, elle n’est pas suffisante pour comprendre le fonctionnement de l’intervention dans toutes ses subtilités. Ainsi, nous avons entrepris une analyse qualitative de la mise en œuvre du FBR au Burkina Faso.
Méthodes
Cette étude s’inscrit dans le courant des recherches interventionnelles (Hawe et al., 2012) et de l’évaluation fondées sur la théorie de l’intervention (Weiss, 1998). Nous nous inspirons aussi des approches conceptuelles de l’étude de la mise en œuvre des politiques publiques (Erasmus et al., 2014; Hill & Hupe, 2014). La théorie de l’intervention FBR a été explicitée dans le protocole publié (Ridde et al., 2014) et a guidé notre collecte et nos analyses de données. Au plan méthodologique, nous nous inscrivons dans la troisième génération de recherches sur la mise en œuvre des interventions en usant notamment d’études de cas multiples (Ridde & Dagenais, 2019; Saetren, 2014).
L’approche méthodologique est celle d’une étude de cas multiples et contrastés avec plusieurs niveaux d’analyse imbriqués correspondant aux centres de santé et aux groupes d’acteurs et d’actrices concernés (Yin, 2009). La sélection des cas a été justifiée dans le protocole (Ridde et al., 2014). La recherche s’est déroulée dans trois districts sanitaires différents afin de représenter la diversité des processus de mise en œuvre du FBR. Puis, la collecte s’est déroulée dans 18 formations sanitaires de première ligne (CSPS). Une discussion avec les membres des trois Équipes cadre de district (ECD), soutenue par une analyse statistique des données de routine, a permis de classer les CSPS selon leur niveau de performance préalable au démarrage du FBR. Dans les deux districts qui organisent les FBR1, FBR2 et FBR3, un CSPS performant et un non performant ont été sélectionnés (n= 3 x 2 x 2). Dans le district organisant le FBR1 et le FBR4, un CSPS performant, un moyennement performant et un non performant ont été sélectionnés (n= 3 x 2), voir la figure 1.
Quatre instruments de collecte de données qualitatives ont été utilisés.
- Des observations (participantes et non participantes) ont été effectuées dans les villages (marchés, réunions communautaires, etc.) pour rédiger une monographie descriptive du contexte local et dans les formations sanitaires pour étudier les interactions patient-e-s/agent-e-s de santé lors des consultations, les visites de contrôle et de supervision, etc.
- Des entrevues formelles individuelles ont été effectuées à l’aide d’un guide préalablement testé, commun à tous les cas et concernant les dimensions de la théorie de l’intervention (Tableau 1).
- Des entrevues informelles ont été réalisées : contrairement aux précédentes, il s’agit d’entrevues non planifiées, effectuées sans enregistrement mais essentielles à la compréhension du FBR dans un contexte d’aide au développement.
- De nombreux documents ont été analysés : rapports d’activités et de formations, documents de formations, guide de mise en œuvre, registres de consultations, etc.
| District 1 | District 2 | District 3 | |
| Membres de l’équipe de gestion du district | 8 | 2 | 5 |
| Professionnel-le-s de la santé | 36 | 46 | 52 |
| Agent-e-s de santé communautaires | 8 | 12 | 22 |
| Membres du COGES | 14 | 27 | 25 |
| Élu-e-s, ONG, dirigeant-e-s locaux et locales | 28 | 20 | 52 |
| Utilisateurs et utilisatrices du service | 17 | 23 | 59 |
| Total des entretiens formels | 114 | 130 | 215 |
| Total des entretiens informels | 168 | 30 | 26 |
Toutes les entrevues ont été intégralement transcrites puis codées à l’aide du logiciel QDA Miner Lite 4. L’analyse des données a suivi la démarche déductive-inductive (Ritchie & Spenzer, 1994) au regard de la théorie de l’intervention.
Résultats
Les prochaines sections présentent les résultats par thèmes car il n’existe que peu de différence entre les cas ou les contextes, mais lorsqu’elles sont observées nous les mentionnons.
Démarrage et assignation aléatoire des CSPS
L’introduction du FBR au niveau local a suivi le processus classique de la plupart des interventions de santé publique au Burkina Faso, du haut vers le bas : réunions d’informations, ateliers de formation selon une approche en « cascade », distribution des supports, etc. Cependant, un souvenir majeur des agent-e-s de santé a été l’activité de sélection des CSPS selon les différents types de FBR qui s’est déroulée entre fin 2013 et début 2014. En effet, tel que voulu par la Banque mondiale pour son évaluation d’impact, un devis quasi-expérimental a été retenu pour mettre en place l’intervention. Les responsables de chaque CSPS d’un même district ont donc été réuni-e-s dans une même salle pour tirer dans un chapeau le type de FBR qu’il allait mettre en œuvre. Auparavant, une explication détaillée leur a été faite sur le concept, la justification et le fonctionnement de la randomisation.
Les agent-e-s étaient partagés à l’égard de ce processus. Certain-e-s avançaient que cette sélection aléatoire a été décidée, qu’ils et elles n’ont pas à s’y confronter ou que c’est la chance qui a permis la répartition plutôt qu’un choix délibéré et biaisé par l’interconnaissance. D’autres ont trouvé cela injuste car, d’une part, le sort leur a donné le type de FBR1 où les primes sont les moins importantes et la prise en charge des indigent-e-s était absente ou, d’autre part, ils et elles préconisaient que l’intervention soit mise en place pour tous et toutes, partout, sans sélection. En effet, la prise en charge des indigent-e-s était utile partout si elle était bien mise en œuvre : « Ce que le FBR fait là, c’est pas bon! Il devait faire la même chose partout ». Lors de l’atelier de randomisation, l’explication des différents types de FBR a été compliquée, même si la plupart des agent-e-s avaient déjà suivi une formation. Mais ils et elles ont très rapidement estimé que le FBR3 pourrait être plus avantageux pour eux et elles. Dans une région, un infirmier s’exclame devant tous et toutes ses collègues des conséquences du tirage au sort : « il fallait qu’on sache avant de venir, on allait se préparer au traumatisme », ce qui fit rire tout le monde. Ainsi, les choix successifs des agent-e-s donnent lieu à des cris et exclamations selon les types de FBR tirés. Un responsable tentait de plaisanter sur un CSPS : « c’est dommage hein, car il est en FBR1 », tandis qu’un infirmier affirme « souffrir d’être en FBR1 ».
Connaissances du FBR
Fidèle à une méthode de « formation en cascade » organisée à très grande échelle (y compris par des formations à l’extérieur du pays pour certains cadres), toutes les personnes qui y ont participé étaient les mieux informées sur les principes généraux et le mode de fonctionnement du FBR. Toutes les FS avaient nommé un point focal FBR qui a été formé et sensé partager les informations. Mais au-delà de ce cercle, le niveau de connaissance décline pour devenir inexistant pour la population ou les leaders communautaires. Les agent-e-s de santé en congé lors des formations ou ceux et celles travaillant dans des formations sanitaires où les informations ne passaient pas (notamment pour des raisons de conflits internes) n’étaient pas vraiment au courant des détails. La mobilité des agent-e-s réduit aussi la transmission de l’information car les nouveaux et nouvelles n’étaient pas formé-e-s et certain-e-s ancien-ne-s quittaient pour des CSPS d’autres régions où le FBR n’existait pas.
Dans certains CSPS, les agent-e-s de santé et les responsables du COGES ont décidé de dissimuler, ou simplement de ne pas évoquer le fonctionnement du FBR aux populations ou aux agent-e-s de santé communautaire, notamment l’octroi des primes au personnel. Mais dans l’ensemble, la complexité du fonctionnement du FBR n’était pas complètement appréhendée. Les agent-e-s de santé retenaient surtout la présence d’indicateurs de performance à atteindre, les contrôles et le changement de mode de rémunération qui leur octroyait des « motivations » supplémentaires : « Maintenant on dit vous donnez des résultats et on vous donne des fonds, c’est sur la base du travail. Maintenant c’est, produisez ça et puis on vous donne ça. ».
La vision globale des personnes rencontrées qui connaissaient le FBR restait celle de la présence d’un « projet », comme tant d’autres avant et après ce dernier. Ainsi, les répondant-e-s savaient qu’il était temporaire, financé et dirigé par l’aide internationale et qu’il pouvait provoquer de nombreuses logiques d’accaparement.
Appréciations
La grande majorité de ceux et de celles qui connaissaient l’existence du FBR et que nous avons rencontré-e-s douze mois après son démarrage dans les trois districts appréciaient favorablement cette nouvelle intervention. Les agent-e-s de santé y voyaient plusieurs avantages : des subventions utiles pour renforcer la FS et ses capacités financières mais aussi l’augmentation du salaire et de la motivation des agent-e-s de santé, un renforcement du travail en équipe, un retour à des normes de travail de meilleure qualité avec de meilleures relations avec les patient-e-s pour un meilleur recours aux soins. Parfois, on notait cependant chez certain-e-s agent-e-s de santé une focalisation sur la prime, en tant que moyen d’améliorer ses revenus, au détriment de son objectif pour améliorer la qualité des soins. La prise en charge annoncée et amorcée des indigent-e-s (sélection communautaire) était particulièrement bien appréciée par les acteurs et actrices.
Les rares usagers et usagères qui connaissaient la présence du FBR disaient qu’ils et elles étaient maintenant mieux traité-e-s, que l’on prenait plus de temps pour s’occuper d’eux et d’elles lors des consultations : « Depuis que le FBR est là on est mieux traité. Avant quand tu partais, la consultation ne prenait pas du temps maintenant […] ils prennent leur temps pour te poser les questions pour savoir ce qu’il y a vraiment avec toi. ».
Contrats de performance, contrôle et vérification
À quelques exceptions près, les contrats de performance entre les formations sanitaires et les agences de contrôle et de vérification (ACV) n’étaient pas encore signés dans plusieurs centres de santé. Cela n’a pas été possible au même moment mais progressivement au cours de la première année de mise en œuvre. Dans un CSPS, il a été signé un an après le démarrage du FBR. Ces retards dus à la lourdeur des procédures administratives s’accumulent (recrutement des ACV, signature des contrats, etc.) faisant en sorte que les acteurs locaux et actrices locales ne savaient pas vraiment comment fonctionnaient les contrats, les indicateurs ou les plans d’amélioration de la performance (servant à planifier les investissements tirés des subsides du FBR et des autres recettes pour améliorer les services). Par exemple, dans un CSPS, les soignant-e-s ne savaient pas que la lisibilité des registres était évaluée, ce qui leur a fait perdre des points lors des premières vérifications. Certain-e-s s’étaient amélioré-e-s par la suite après les conseils reçus. Ainsi, les activités des CSPS ont été achetées au cours de cette première année de mise en œuvre du FBR mais ils et elles ont reçu des subsides avec beaucoup de retard et sans référence au contrat de performance qui n’a pas été signé.
Les ACV ont été recrutées en janvier 2014 mais ont commencé leurs activités seulement en août 2014. Avant cette période, des fonctionnaires des districts ont été formé-e-s pour devenir des vérificateurs et vérificatrices temporaires de la quantité. Puis, la plupart des ACV les ont recruté-e-s mais ils et elles n’ont pas cessé leurs services de fonctionnaires au sein des équipes de districts. Ils et elles ont cumulé leurs fonctions. Ainsi, le personnel de la formation sanitaire ne fait pas de différences entre les acteurs et actrices chargé-e-s des vérifications, car les deux types de vérifications sont faits par les membres de l’ECD recruté-e-s par l’agence de vérification.
Les contrôles se faisaient plutôt régulièrement. Les CSPS recevaient des visites mensuelles pour la vérification quantitative et trimestrielles pour celle qualitative. La vérification quantitative consistait à compter les données d’utilisation des services enregistrées dans les supports et à les comparer aux chiffres qui ont été rapportés par les prestataires.
Quand ils viennent pour l’évaluation quantitative comme ça c’est les consultations du mois qu’on compte du premier jusqu’à la dernière consultation, jusqu’au dernier malade quoi. Ils vérifient tout pour ne pas compter un même malade deux fois… (un agent de santé)
Les agent-e-s de santé comptaient manuellement les différents types de prestations. Puis, ils et elles devaient inscrire la quantité sur la fiche quantité de l’ACV qui compte aussi manuellement le nombre des différents types de consultations. Si c’est plus ou moins que 10% de la quantité déclarée par les agent-e-s, le paiement de cet indicateur était annulé et aucun subside n’était remis pour l’indicateur concerné. Ensuite, le vérificateur médical envoyait la fiche au bureau de l’ACV pour saisie dans le portail FBR. Après cette saisie, le ST-FBR validait les résultats sur le portail.
Au début on nous percevait comme des gendarmes et c’est peut-être pour ça qu’on ne nous accueillait pas bien. Mais on est arrivé à faire passer le message que notre rôle est de faire gagner plus d’argent aux CSPS pour mieux fonctionner. (un agent de contrôle et de vérification)
Les premières vérifications ont partout donné lieu à des discussions d’équipe et des réajustements rapides des agent-e-s de santé afin que les prochain-e-s soient meilleur-e-s pour recevoir le maximum de subsides possibles car « quand FBR va venir pour l’évaluation, ils sont trop rigoureux, petite erreur, il n’y a pas de pardon dans FBR! » (un agent de santé). Mais la vérification quantitative était souvent source de polémiques (entre vérificateurs et vérificatrices et agent-e-s de santé, entre le personnel soignant et le personnel de soutien, et au sein du personnel soignant).
Le contrôle de la qualité des soins (vérification qualitative) était réalisé par les acteurs et actrices du système de santé. Des membres des Equipes cadre du district (ex. médecin, sage-femme, pharmacien-ne) contrôlaient la qualité des prestations des CSPS, et les équipes des Centres Hospitaliers Régionaux celle des prestations des hôpitaux de districts. La vérification qualité des CHR se faisait par les pair-e-s. Pour obtenir un bonus qualité, les CSPS devaient obtenir un score minimal de 50%. Pour les formations sanitaires ayant obtenu le droit d’avoir le bonus qualité, celui-ci était calculé à l’aide d’une formule multiplicative qui prend en compte le score global de qualité et le montant total des subsides quantité. Certains CSPS dans les districts concernés n’avaient pas réussi à obtenir ce score lors des trois premières évaluations : « Aujourd’hui, un seul centre de santé sur cinq a obtenu le score de 50% ou plus (…) Certains ont eu 40% ou 49%. » (un vérificateur qualité) ».
Les agent-e-s de santé semblaient en majorité, du moins dans leur discours, apprécier ces vérifications qu’ils et elles prennent souvent comme des supervisions formatives et des moments de discussions constructives. Cependant, ils et elles se sont parfois plaint-e-s d’une attitude hautaine et condescendante, donc peu propice à l’apprentissage, de la part de certain-e-s vérificateurs et vérificatrices : « ils rentrent en profondeur pour juger et pourtant ils ne devaient pas le faire, et généralement les vérificateurs n’aiment pas qu’on les conteste ». Certains contrôles sont perçus comme exagérés : « si on me demande la salubrité de la cour, je peux comprendre, mais cette histoire de chercher la poussière là…. (rire de foule) Ah! Souvent on cherche même avec des stylos dans nos installations; vraiment… » (un employé d’un CSPS).
En outre, dans quelques CSPS de plusieurs districts, nous avons constaté la préparation d’une mise en scène préalable au contrôle car ce dernier était toujours annoncé ou simplement connu, les informations circulant vites dans ces milieux où le niveau d’interconnaissance est important. Par exemple, la veille, les agent-e-s se sont mobilisé-e-s pour nettoyer le centre de santé, mettre des poubelles, déposer des moustiquaires aux lits ou changer les matelas défectueux des patient-e-s par ceux et celles des agent-e-s de santé. Certain-e-s malades mis-es en observation ont été libéré-e-s pour éviter que les soignant-e-s ne « perdent des points à cause de leur insalubrité » (notes d’observation du chercheur). De même, certaines données étaient inscrites dans les registres car elles faisaient partie des vérifications, mais nos observations montraient qu’elles n’étaient pas réelles. C’est par exemple le cas des prises de constantes des patient-e-s (température, tension, poids) ou du remplissage des partogrammes, que certain-e-s agent-e-s de santé nomment des « postogrammes » en privé (c’est-à-dire remplis après coup), tel que cela nous avait été rapporté lors des entrevues informelles.
Après un an de mise en œuvre, les vérifications communautaires qui permettaient de connaître la satisfaction des usagers et des usagères et le contrôle de la réalité des noms et soins écrits dans les registres n’avaient encore eu lieu dans aucun des trois districts, contrairement à ce qui était prévu. De plus, les contre-vérifications dans les centres de santé permettant de prouver la fiabilité des résultats des vérifications qualité et quantité réalisées par les différentes structures de vérification (ACV et équipes de qualité) n’avaient pas encore eu lieu dans les districts.
Paiement des primes individuelles au personnel de santé
Pour les agent-e-s de santé, le paiement des primes individuelles était essentiel. Certain-e-s agent-e-s nomment ainsi la subvention envoyée pour l’achat des services comme étant des « motivations FBR ». Mais seulement une partie de ces subsides revenait directement aux agent-e-s de santé selon un barème complexe dépendant de plusieurs critères (ancienneté, responsabilité, absence, activité individuelle). Selon le guide de mise en œuvre, cette prime ne pouvait pas dépasser 30% des recettes globales de la structure (Ministère de la Santé, 2013). Un fichier Excel a été remis à tous et toutes les responsables de formations sanitaires, mais le contenu de l’outil a changé à plusieurs reprises, ne facilitant pas la compréhension. Partout, l’arrivée et la distribution des différents types d’incitatifs financiers (dont les primes) ont été effectuées avec d’importants retards (plus de cinq mois), alors que l’on avait expliqué aux agent-e-s qu’elles seraient mensuelles. Les conséquences peuvent être l’inverse de ce qui est recherché : « ils n’ont pas respecté ce qu’ils ont dit là. Ça fait que d’autres mêmes étaient découragés pour ça » (un employé d’un CSPS).
La distribution des primes individuelles était très variable d’une FS à l’autre et dépendait beaucoup du leadership local et des enjeux classiques de pouvoir autour de l’argent. Dans certaines, un manque absolu de transparence était constaté. Les agent-e-s signaient une feuille montrant leur niveau de prime mais le responsable cachait le montant que les autres devaient toucher alors que cela ne devrait pas l’être. En outre, lorsque les acteurs et actrices apprenaient par hasard les montants des primes, différentes d’une personne à une autre, un sentiment d’injustice était parfois émis. Ailleurs, mais cela semblait être une exception, dans un CSPS performant, le responsable avait décidé d’associer tous et toutes les agent-e-s de son équipe pour effectuer les calculs des primes en toute transparence. Mais dans un autre CSPS, la responsable n’avait pas souhaité créer des conflits internes et décidé, contrairement aux recommandations du manuel de procédure, d’attribuer la même note de performance à tous et toutes les agent-e-s ainsi que le même nombre de jours d’absence, quelle que soit la réalité. Mais le résultat n’était pas forcément atteint :
Pour la note ici là, c’est des notes qu’on donne mais souvent tu vois que ce n’est pas juste parce qu’on a pas les mêmes mérites. Mais bon le major [responsable] il est obligé de nous donner des notes uniformes pour que l’un ne dise pas pourquoi telle ou telle personne a eu telle note (un employé d’un CSPS).
Dans son contenu, le FBR n’avait pas prévu que des primes soient données aux membres des COGES qui gèrent pourtant le budget, le compte bancaire du CSPS et la mobilisation communautaire. La plupart des formations sanitaires ont respecté cette règle mais d’autres s’y sont opposées car elles la trouvaient injuste compte tenu du travail important réalisé par ces membres de la communauté locale. De plus, ce sont eux et elles qui réceptionnaient les importantes subventions provenant de l’achat des services par le FBR. Un président de COGES disait à cet égard : « Il faut que le FBR songe à motiver aussi les membres du COGES. Comment quelqu’un va aller retirer plus de 400 000 francs [600 euros] pour venir donner aux agents qui vont se partager! » Cependant, ils et elles ont été vite rappelé-e-s à l’ordre par les responsables centraux et centrales et ont dû officiellement cesser.
Discussion
Cette recherche montre combien l’adaptation et l’évolution sont la norme et non pas l’exception dans la mise en œuvre des interventions de santé publique, ce qui pose évidemment des défis d’évaluation (Perez et al., 2013; Ridde & Robert, 2014). Si cette intervention de FBR était très centralisée, ses contours parfaitement planifiés et définis dans un guide de mise en œuvre très détaillé (Ministère de la Santé, 2013), sa rencontre du contexte, des acteurs et actrices et des événements faisait ainsi en sorte que tout ne se passait pas comme prévu. Pour reprendre les propositions de Hawe et al. (2009) et celle de Macq et Chiem (2011) concernant spécifiquement le FBR, elle représente donc un événement parmi bien d’autres au sein du système complexe qu’est le système de santé au Burkina Faso. Les acteurs et actrices de terrain ne connaissaient pas tous les détails de l’intervention et les acteurs centraux et actrices centrales ainsi que le bailleur de fonds ne pouvaient contrôler l’ensemble de son fonctionnement, ce qui peut laisser perplexe quant au choix du devis d’évaluation d’impact contrairement à une approche tenant mieux compte du contexte en situation réelle.
Les retards dans le paiement des primes (qui sont du même ordre qu’au Bénin (Antony et al., 2017) ou au Mali (Coulibaly et al., 2020)), alors que ce dernier est au cœur de l’argument théorique et pratique sous-jacent à l’intervention[2], sont un exemple probant des difficultés à tout organiser en amont. De plus, comme en Tanzanie (Chimhutu et al., 2016), au Bénin (Paul et al., 2014), au Mali (Zitti et al., 2019) ou en Sierra Léone (Bertone et al., 2016), nous avons vu que les enjeux concernant la distribution des primes individuelles au sein des formations sanitaires sont centraux, faisant appel à des notions de justice sociale et d’équité. En outre, le FBR au Burkina Faso fonctionnait sur l’approche « carotte-carotte » pour reprendre le vocabulaire des expert-e-s, où aucune sanction ne semble ni possible ni probable (et peut-être pas du tout envisageable dans le contexte actuel ouest-africain francophone contrairement au Rwanda (Booth & Cammack, 2013) ou à ce que les expert-e-s pensent possible (Fritsche et al., 2014)). On peut donc se demander si la logique théorique sous-jacente n’était pas qu’un prétexte, que certain-e-s pourraient trouver valide, à simplement fournir des ressources supplémentaires au niveau opérationnel du système de santé, qui en a en effet bien besoin. Mais le prix de cette logique incitative en valait-il le coût alors que les autres options pour résoudre les problèmes du système de santé n’ont pas été toutes testées (Paul et al., 2018; Paul & Renmans, 2017) et que les récentes analyses confirment que le FBR au Burkina Faso n’a été ni vraiment efficace et pas du tout équitable (Mwase et al., 2020; Zizien et al., 2018).
En outre, plusieurs éléments du contenu ont évolué au fur et à mesure des mois (modalités de paiements, tarifs, etc.), ce qui est un facteur positif pour son adaptation au contexte (Ogundeji et al., 2016). Mais cela n’a pas été sans conséquence pour sa compréhension et son appréhension par les acteurs et les actrices comme nous avons pu le voir ici au Burkina Faso et ailleurs en Afrique (Ogundeji et al., 2016; Paul et al., 2014; Renmans et al., 2016). En revanche, plusieurs éléments du contexte local et du système de santé ne semblaient pas avoir été suffisamment considérés, comme la présence du personnel de soutien médical dans les formations sanitaires dont les activités n’étaient pas toutes prises en compte dans les calculs des subventions, le rôle essentiel des membres des COGES qui pourtant ne recevaient pas de primes, etc. Ces derniers éléments participaient certainement à la perception du FBR comme un projet de développement, comme tant d’autres, et non comme une réforme systémique. Le fait que l’unité technique chargée du suivi du projet soit un simple service administratif au sein d’une direction du ministère de la Santé sans réelle autonomie de gestion et de décision encourageait cette perception par les agent-e-s de santé. Malgré une recherche à ce sujet, on ne connaît pas les raisons de ce choix stratégique (Zida et al., 2017). Si la Banque mondiale et le Gouvernement n’ont aucun souci pour financer cette nouvelle intervention d’envergure, l’État s’est heurté à sa bureaucratie peu adaptée à sa gestion. La tentative de l’intégrer dans le fonctionnement habituel de l’État est à saluer, contrairement aux projets de FBR qui, souvent, sont organisés en parallèle (Seppey et al., 2017; Zida et al., 2017)[3]. Mais dans le cas présent, elle s’est butée à une organisation séculaire qu’il n’est pas facile de changer en quelques mois en Afrique (Bierschenk & Olivier de Sardan, 2014). Les arrangements institutionnels à organiser dans un contexte de FBR sont très complexes et on peut se demander si les États africains seront en mesure de s’adapter. Les politiques de subventions des accouchements s’étaient déjà confrontées à ces défis au Burkina Faso (Belaid & Ridde, 2015). Comme pour les politiques d’exemption du paiement des soins des années 2000 en Afrique et contrairement à l’objectif annoncé de la théorie du FBR pour instaurer notamment plus d’autonomie de gestion, on peut se demander si la mise en œuvre du FBR dans ce contexte spécifique du Burkina Faso ne serait pas une nouvelle tentative de recentralisation étatique allant à l’encontre des réformes décentralisatrices des années 1990? Peut-être que le contexte du Burkina Faso et l’organisation de son système de santé ne se prêtent simplement pas à une intervention de ce type? C’est de la cohérence des politiques de santé et de la volonté politique dont il est ici question, comme cela a été évoqué en bien notamment au Rwanda et en plus difficile au Niger (Booth & Cammack, 2013). Prenant justement l’exemple du Rwanda, Booth et Cammack (2013 : 69) montrent que « les financements basés sur la performance […] sont des remèdes privilégiés de la Banque mondiale et de purs produits des stratégies traditionnelles mandant-mandataire du haut vers le bas […], ils fonctionnent au Rwanda en raison de caractéristiques contextuelles et conceptuelles spécifiques ». Mais le FBR n’est pas l’apanage de la Banque mondiale et de la perspective descendante[4], d’autres modalités plus décentralisées et participatives existent, comme au Mali par exemple (Seppey et al., 2017), mais elles n’ont pas été plus efficaces.
En outre, la perception des acteurs et des actrices mais aussi les modalités de mise en œuvre s’apparentent à un (nouveau) projet de développement, peu intégré et organisé selon le traditionnel mode du haut vers le bas, comme souvent (Hill & Hupe, 2014; Paul et al., 2014). Cela se concrétise dans le contexte de ce projet financé par la Banque mondiale notamment par une intervention très standardisée, pilotée par une cellule technique d’expert-e-s (Zida et al., 2017) en lien direct avec le bailleur de fonds et organisée dans une démarche du haut vers le bas. L’appropriation d’une telle innovation dans le système de santé en est donc forcément réduite (Gautier & Ridde, 2017; Khan et al., 2018). Cependant, nous avons également vu que les acteurs et actrices de première ligne usent de leur marge de manœuvre pour adapter la politique à leurs contextes locaux, tel que Lipsky (2010) nous l’explique depuis longtemps. Au-delà des effets inattendus mis en lumière dans le chapitre coordonné par Anne-Marie Turcotte-Tremblay de ce présent ouvrage[5], les données montrent que s’ils s’écartent trop du contenu (design) d’origine du FBR (ex : primes pour des agent-e-s non officiel-le-s), ils sont souvent rapidement rappelés à l’ordre, confirmation du caractère pyramidal de la mise en œuvre, laissant peu de place à l’adaptation, dans le contexte de notre étude. Si l’on s’inscrit dans la matrice proposée par Matland des types de mise en œuvre, il semble que celle du FBR au Burkina Faso soit de l’ordre d’une « mise en œuvre politique» où « les résultats de la mise en œuvre sont décidés par le pouvoir » (Matland, 1995 : 163). En effet, si les objectifs à atteindre souffrent de peu d’ambiguïtés, le choix de l’instrument politique qu’est le FBR reste contesté (Paul et al., 2018). Matland (1995 : 163) suggère que dans ce type de mise en œuvre « les mécanismes de rémunération seront prédominants », ce qui semble ici le cas. Le FBR est surtout organisé car la Banque mondiale le souhaite; elle dispose de fonds très importants qu’il semble difficile de refuser dans le contexte national, ce qui pourtant a été le cas au Tchad par exemple (Kiendrébéogo et al., 2017). Une coalition d’acteurs internationaux et nationaux et d’actrices internationales et nationales s’est d’ailleurs formée pour contribuer à sa diffusion (Gautier et al., 2018; Turcotte-Tremblay et al., 2018), tel que le chapitre coordonné par Lara Gautier le montre au Mali.
Conclusion
Le FBR est une option qui a été très promue en Afrique, bien que les preuves de son efficacité étaient et sont toujours limitées et les connaissances à l’égard des défis de sa mise en œuvre largement mis en avant[6]. Après un projet pilote dans trois districts, le Burkina Faso a décidé de déployer à une très grande échelle cette intervention complexe. Elle s’est finalement arrêtée en 2017, faute de financement, la Banque mondiale s’étant retirée (provisoirement). Cette recherche sur la mise en œuvre montre que le Burkina Faso fait face aux mêmes défis que les autres pays en Afrique (Renmans et al., 2016). Après douze mois, les acteurs et actrices et les responsables de l’intervention se sont adapté-e-s aux contextes locaux, malgré un processus relativement rigide et normé, et des conditions matérielles et humaines différentes entre les formations sanitaires impliquées. Mais certaines dimensions de l’intervention ont moins tenu compte du contexte, comme par exemple la place des instances communautaires, la distribution des primes ou encore les retards importants de paiement. La recherche montre aussi toute l’importante d’ouvrir la « boite noire » pour comprendre l’intervention et mettre au jour ses adaptations dans le contexte local. Les autres analyses de cet ouvrage permettent de mieux comprendre comment l’intervention a évolué dans le temps (« ce que Wildavsky et Majone appellent “la mise en œuvre comme évolution” » (Hill & Hupe, 2014), pour tenir compte de tous ces défis afin d’être la plus efficace possible.
Références
Anselmi, L., Binyaruka, P. & Borghi, J. (2017). Understanding causal pathways within health systems policy evaluation through mediation analysis: An application to payment for performance (P4P) in Tanzania. Implementation Science, 12(10). https://doi.org/10.1186/s13012-016-0540-1
Antony, M., Bertone, M. P. & Barthes, O. (2017). Exploring implementation practices in results-based financing: The case of the verification in Benin. BMC Health Services Research, 17(204). https://doi.org/10.1186/s12913-017-2148-9
Belaid, L. & Ridde, V. (2015). Contextual factors as a key to understanding the heterogeneity of effects of a maternal health policy in Burkina Faso? Health Policy & Planning, 30(3), 309‑321. https://doi.org/10.1093/heapol/czu012
Bertone, M. P., Lagarde, M. & Witter, S. (2016). Performance-based financing in the context of the complex remuneration of health workers: Findings from a mixed-method study in rural Sierra Leone. BMC Health Services Research, 16(286). https://doi.org/10.1186/s12913-016-1546-8
Bierschenk, T. & Olivier de Sardan, J.-P. (dir.). (2014). States at work : Dynamics of African bureaucracies. Brill.
Bodson, O., Barro, A., Turcotte-Tremblay, A.-M., Zante, N. & Ridde, V. (2016, 20 juin). Assesing implementation fidelity of a results-based financing intervention in Burkina Faso. International Health Conference, London.
Booth, D. & Cammack, D. (2013). Governance for development in Africa. Solving collective action problems. Zed Book.
Chimhutu, V., Songstad, N. G., Tjomsland, M., Mrisho, M. & Moland, K. M. (2016). The inescapable question of fairness in Pay-for-performance bonus distribution: A qualitative study of health workers’ experiences in Tanzania. Globalization and Health, 12(77). https://doi.org/10.1186/s12992-016-0213-5
Coulibaly, A., Gautier, L., Zitti, T. & Ridde, V. (2020). Implementing performance-based financing in peripheral health centres in Mali: What can we learn from it? Health Research Policy and Systems, 18(54). https://doi.org/10.1186/s12961-020-00566-0
Erasmus, E., Orgill, M., Schneider, H. & Gilson, L. (2014). Mapping the existing body of health policy implementation research in lower income settings: What is covered and what are the gaps? Health Policy & Planning, 29(suppl 3), iii35‑iii50. https://doi.org/10.1093/heapol/czu063
Fritsche, G. B., Soeters, R. & Meessen, B. (2014). Performance-based financing toolkit. The World Bank.
Gautier, L. & Ridde, V. (2017). Health financing policies in Sub-Saharan Africa : Government ownership or donors’ influence? A scoping review of policymaking processes. Global Health Research and Policy, 2(23).
Gautier, L., Tosun, J., De Allegri, M. & Ridde, V. (2018). How do diffusion entrepreneurs spread policies? Insights from performance-based financing in Sub-Saharan Africa. World Development, 110, 160‑175. https://doi.org/10.1016/j.worlddev.2018.05.032
Hawe, P., Di Ruggiero, E. & Cohen, E. (2012). Frequently asked questions about population health intervention research. Canadian Journal of Public Health, 103(6). http://www.ncbi.nlm.nih.gov/pubmed/23618030
Hawe, P., Shiell, A. & Riley, T. (2009). Theorising interventions as events in systems. American Journal of Community Psychology, 43(3‑4), 267‑276. https://doi.org/10.1007/s10464-009-9229-9
Hill, M. J. & Hupe, P. L. (2014). Implementing public policy: An introduction to the study of operational governance (3e éd.). SAGE Publications.
Khan, M. S., Meghani, A., Liverani, M., Roychowdhury, I. & Parkhurst, J. (2018). How do external donors influence national health policy processes? Experiences of domestic policy actors in Cambodia and Pakistan. Health Policy & Planning, 33(2), 215‑223. https://doi.org/10.1093/heapol/czx145
Kiendrébéogo, J. A., Berthé, A., Yonli, L., Béchir, M., Shroff, Z. C. & Meessen, B. (2017). Why performance-based financing in Chad failed to emerge on the national policy agenda. Health Systems & Reform, 3(2), 80‑90. https://doi.org/10.1080/23288604.2017.1280115
Lipsky, M. (2010). Street-level bureaucracy. Dilemmas of the individual in public services. Russel Sage Foundation.
Macq, J. & Chiem, J.-C. (2011). Looking at the effects of performance-based financing through a complex adaptive systems lens. Bulletin of the World Health Organization, 89(9), 699‑700. https://doi.org/10.2471/BLT.11.089920
Matland, R. E. (1995). Synthesizing the implementation literature: The ambiguity-conflict model of policy implementation. Journal of Public Administration Research and Theory, 5(2), 145‑174.
Milstein, R. & Schreyoegg, J. (2016). Pay for performance in the inpatient sector: A review of 34 P4P programs in 14 OECD countries. Health Policy, 120(10), 1125‑1140. https://doi.org/10.1016/j.healthpol.2016.08.009
Ministère de la Santé. (2013). Guide de mise en oeuvre du financement basé sur les résultats dans le secteur de la santé. Ministère de la Santé, Ouagadougou.
Mwase, T., Lohmann, J., Hamadou, S., Brenner, S., Somda, S. M. A., Hien, H., Hillebrecht, M. & De Allegri, M. (2020). Can combining performance-based financing with equity measures result in greater equity in utilization of maternal care services? Evidence from Burkina Faso. International Journal of Health Policy and Management (sous presse). https://doi.org/10.34172/ijhpm.2020.121
Ogundeji, Y. K., Jackson, C., Sheldon, T., Olubajo, O. & Ihebuzor, N. (2016). Pay for performance in Nigeria: The influence of context and implementation on results. Health Policy & Planning, 31(8), 955‑963. https://doi.org/10.1093/heapol/czw016
Paul, E., Bodson, O. & Ridde, V. (2021). What Theories Underpin Performance-Based Financing? A Scoping Review. Journal of Health Organization and Management (sous presse). https://doi.org/10.1108/JHOM-04-2020-0161.
Paul, E., Albert, L., Bisala, B. N. et al. (2018). Performance-based financing in low-income and middle-income countries: Isn’t it time for a rethink? BMJ Global Health, 3. https://doi.org/10.1136/bmjgh-2017-000664
Paul, E. & Renmans, D. (2017). Performance-based financing in the health sector in low- and middle-income countries : Is there anything where of it may be said, see, this is new? International Journal of Health Planning and Management, 33(1), 51-66. doi: 10.1002/hpm.2409
Paul, E., Sossouhounto, N. & Eclou, D. S. (2014). Local stakeholders’ perceptions about the introduction of performance-based financing in Benin: A case study in two health districts. International Journal of Health Policy and Management, 3(4), 207‑214. https://doi.org/10.15171/ijhpm.2014.93
Perez, D., Lefevre, P., Castro, M., Toledo, M. E., Zamora, G., Bonet, M. & Van der Stuyft, P. (2013). Diffusion of community empowerment strategies for Aedes aegypti control in Cuba: A muddling through experience. Social Science and Medicine, 84, 44‑52. https://doi.org/10.1016/j.socscimed.2013.02.003
Renmans, D., Holvoet, N., Orach, C. G. & Criel, B. (2016a). Opening the ‘black box’ of performance-based financing in low- and lower middle-income countries: A review of the literature. Health Policy &Planning, 31(9), 1297‑1309. https://doi.org/10.1093/heapol/czw045
Ridde, V. & Olivier de Sardan, J.-P. (2017). La mise en œuvre des interventions de santé publique en Afrique : Un thème stratégique négligé. Médecine et Santé Tropicales, 27(1), 6–9. https://doi.org/10.1684/mst.2016.0605
Ridde, V. & Dagenais, C. (dir.) (2019). Évaluation des interventions de santé mondiale. Méthodes avancées. Éditions science et bien commun; IRD Éditions. https://doi.org/10.5281/zenodo.3241866
Ridde, V & Robert, É. (2014). Real World Evaluation Strategies. Oxford Bibliographies. http://www.oxfordbibliographies.com/display/id/obo-9780199756797-0140
Ridde, V., Turcotte-Tremblay, A.-M., Souares, A., Lohmann, J., Zombré, D., Koulidiati, J., Yaogo, M., Hien, H., Hunt, M., Zongo, S. & De Allegri, M. (2014). Protocol for the process evaluation of interventions combining performance-based financing with health equity in Burkina Faso. Implementation Science, 9(149). https://doi.org/10.1186/s13012-014-0149-1
Ritchie, J. & Spenzer, L. (1994). Qualitative data analysis for applied policy research. Dans A. Bryman & R. G. Burgess (dir.), Analyzing qualitative data (173‑194). Routledge.
Saetren, H. (2005). Facts and myths about research on public policy implementation : Out-of-fashion, allegedly dead, but still very much alive and relevant. Policy Studies Journal, 33(4), 559‑582.
Saetren, H. (2014). Implementing the third generation research paradigm in policy implementation research: An empirical assessment. Public Policy and Administration, 29(2), 84‑105. https://doi.org/10.1177/0952076713513487
Seppey, M., Ridde, V., Touré, L. & Coulibaly, A. (2017). Donor-funded project’s sustainability assessment: A qualitative case study of a results-based financing pilot in Koulikoro region, Mali. Globalization and Health, 13(86). https://doi.org/10.1186/s12992-017-0307-8
Ssengooba, F., McPake, B. & Palmer, N. (2012). Why performance-based contracting failed in Uganda—An « open-box » evaluation of a complex health system intervention. Social Science and Medicine, 75(2), 377‑383. https://doi.org/10.1016/j.socscimed.2012.02.050
Turcotte-Tremblay, A.-M., Gautier, L., Bodson, O., Sambieni, E. & Ridde, V. (2018). Le rôle des acteurs de la santé mondiale dans l’expansion du financement basé sur la performance dans les pays à faible et à moyen revenu. Journal de Gestion et d’Économie Médicales, 36(5‑6), 261‑279.
Turcotte-Tremblay, A.-M., Spagnolo, J., De Allegri, M. & Ridde, V. (2016). Does performance-based financing increase value for money in low- and middle- income countries? A systematic review. Health Economics Review, 6(30). https://doi.org/10.1186/s13561-016-0103-9
Weiss, C. H. (1998). Evaluation : Methods for studying programs and policies (2e éd.). Prentice Hall.
Wilhelm, D. J., Brenner, S., Muula, A. S. & De Allegri, M. (2016). A qualitative study assessing the acceptability and adoption of implementing a results based financing intervention to improve maternal and neonatal health in Malawi. BMC Health Services Research, 16(398). https://doi.org/10.1186/s12913-016-1652-7
Yin, R. K. (2009). Case Study Research : Design and Methods (4e éd.). Sage Publications.
Zida, A., Lavis, J. N., Sewankambo, N. K., Kouyate, B., Moat, K. & Shearer, J. (2017). Analysis of the policymaking process in Burkina Faso’s health sector: Case studies of the creation of two health system support units. Health Research Policy and Systems, 15(10). https://doi.org/10.1186/s12961-017-0173-0
Zitti, T., Gautier, L., Coulibaly, A. & Ridde, V. (2019). Stakeholder perceptions and context of the implementation of performance-based financing in district hospitals in Mali. International Journal of Health Policy and Management, 8(10), 583‑592. https://doi.org/10.15171/ijhpm.2019.45
Zizien, Z. R., Korachais, C., Compaoré, P., Ridde, V. & De Brouwere, V. (2018). Contribution of the results-based financing strategy to improving maternal and child health indicators in Burkina Faso. The International Journal of Health Planning and Management, 34(1), 111-129. https://doi.org/10.1002/hpm.2589
- Ce chapitre est une traduction d’un article publié en anglais et remanié/réduit pour cet ouvrage : Ridde, V., Yaogo, M., Zongo, S., Somé, P. A., Turcotte‐Tremblay, A.-M. (2018). Twelve months of implementation of health care performance‐based financing in Burkina Faso: A qualitative multiple case study. International Journal of Health Planning Management, 33(1), e153-e167. https://doi.org/10.1002/hpm.2439 ↵
- Voir le chapitre de Filliol et al. ↵
- Voir les chapitres de Seppey et al. et de Gautier et al. ↵
- Voir le chapitre de Gautier et al. sur le FBR au Mali. ↵
- voir le chapitre 15 ↵
- Voir le chapitre de Coulibaly et al. ↵

