24. Les leçons tirées des expériences de terrain sur la résilience des hôpitaux face à la pandémie de Covid-19
Christian Dagenais*, Muriel Kielende*, Abdourahmane Coulibaly, Lara Gautier, Pierre-Marie David, Nathan Peiffer-Smadja, Ayako Honda, Sydia Oliveira, Lola Traverson, Kate Zinszer, Valéry Ridde
* Christian Dagenais et Muriel Kielende ont eu une contribution équivalente et sont considéré·e·s co-auteur·rice·s principaux·les.
Résumé
Dans ce chapitre, nous examinons les leçons tirées de la résilience de sept hôpitaux face à la pandémie de Covid-19 au Brésil, au Canada, en France, au Japon et au Mali. Une leçon apprise de qualité (LAQ) résulte d’un processus systématique de collecte, de compilation et d’analyse de données provenant idéalement d’un effort soutenu pendant la durée d’un projet de recherche et reflétant à la fois des expériences positives et négatives. L’approche systématique que nous avons adoptée pour formuler des leçons de qualité, bien que complexe, a pris en compte les défis rencontrés par les différent·e·s acteur·rice·s impliqué·e·s dans la lutte contre la pandémie de Covid-19. Nous présentons ici une analyse comparative des leçons apprises par les hôpitaux et leur personnel autour de quatre thèmes communs qui ont fait l’objet d’analyses empiriques : 1) la réorganisation des infrastructures; 2) la gestion des ressources humaines; 3) la prévention et le contrôle du risque infectieux; et 4) la logistique et l’approvisionnement. Les leçons tirées de la résilience des hôpitaux inclus dans cette recherche nous amènent à proposer quatre éléments à prendre en compte pour se préparer à une crise sanitaire.[1]
Mots-clés : Covid-19, résilience hospitalière, leçons apprises de qualité (LAQ)
Abstract
In this chapter, we examine lessons learned from hospitals’ resilience to the COVID-19 pandemic in Brazil, Canada, France, Japan, and Mali. A quality lesson learned (QLL) results from a systematic process of collecting, compiling, and analyzing data derived ideally from sustained effort over the life of a research project and reflecting both positive and negative experiences. To produce QLLs as part of this research project, a guide to their development was drafted. The systematic approach we adopted to formulate quality lessons, while certainly complex, took into account the challenges faced by the different stakeholders involved in the fight against the COVID-19 pandemic. Here we present a comparative analysis of the lessons learned by hospitals and their staff with regard to four common themes that were the subject of empirical analyses: 1) infrastructure reorganization; 2) human resources management; 3) prevention and control of infection risk; and 4) logistics and supply. The lessons learned from the resilience of the hospitals included in this research indicate four factors to consider in preparing for a health crisis.
Keywords: COVID-19, hospitals’ resilience, quality lessons learned (QLL)
Introduction
À la suite des nombreuses perturbations causées par la pandémie de Covid-19, il était urgent de réagir en mettant en œuvre des mesures de contrôle sanitaire rapides et efficaces tout en garantissant le fonctionnement continu des systèmes de santé, et en particulier des hôpitaux qui font l’objet de ce numéro spécial. La pandémie de Covid-19 a fourni de nombreuses opportunités d’apprentissage qui doivent être décrites de manière transparente, rigoureuse et systématique afin de tirer des leçons qui peuvent être utilisées pour ajuster les actions et appliquer les enseignements à de futures urgences sanitaires. Par exemple, en 2020, l’OMS a souligné la nécessité de documenter périodiquement les enseignements tirés des réponses nationales à la Covid-19 (Greiner, Nguyen, Shamout, Krishnan & Stowell 2021). À cette fin, un guide et une boîte à outils ont été créés pour mener une « Intra-Action Review », c’est-à-dire une discussion de groupe structurée avec des personnes clés de la réponse nationale (OMS-WHO, 2020). Malheureusement, lorsqu’ils·elles discutent des enseignements tirés, les auteur·rice·s scientifiques font rarement référence à une procédure structurée telle que celle proposée par l’OMS. Si le terme « leçons apprises » apparaît souvent dans les titres des publications scientifiques, la manière dont elles ont été formulées n’est presque jamais décrite (McClory, Read & Labib 2017; Lo & Fong 2011).
Notre équipe a exploré les leçons apprises sur la résilience des hôpitaux et de leur personnel dans sept hôpitaux au Brésil, au Canada, en France, au Japon et au Mali. Ce chapitre s’inscrit dans le projet HoSPiCOVID (Ridde, Gautier, Dagenais et al. 2021) qui visait à comprendre comment, au cœur de la réponse, les hôpitaux sélectionnés et leur personnel ont fait face à la pandémie. L’objectif scientifique du projet portait sur la résilience des hôpitaux, c’est-à-dire leur capacité à s’adapter et à se transformer pour maintenir l’accès à des soins de qualité dans un contexte de crise. Mais le projet avait également un objectif opérationnel qui était de développer une stratégie efficace pour développer et partager les leçons apprises entre les hôpitaux étudiés. Notre but était de produire des leçons apprises de qualité (LAQ) qui pourraient être utiles pour faire face à une future pandémie ou crise sanitaire.
Une LAQ résulte d’un processus systématique de collecte, de compilation et d’analyse de données provenant idéalement d’un effort soutenu pendant toute la durée d’un projet de recherche et reflétant à la fois des expériences positives et négatives (Patton 2001). Ces enseignements sont enracinés dans des contextes particuliers et des situations très spécifiques. Ces leçons s’appuient sur de multiples sources de données.
Dans le cadre de ce projet de recherche, un guide d’élaboration de LAQ a été préparé pour répondre à la nécessité d’une approche systématique de la collecte, de la compilation et de l’analyse des données. Pour préparer ce guide, une revue rapide a été réalisée, qui a permis d’identifier 18 documents publiés entre 2000 et 2020 (citer Chapitre Dagenais, guide LAQ). Ces documents fournissent des principes, des procédures ou des lignes directrices, des exemples d’application des LAQ, des modèles conceptuels ou des techniques privilégiées pour les produire. Sur la base d’une analyse de contenu de cette littérature, nous avons établi les principes qui devraient guider le développement des LAQ et les étapes de leur production.
Comme expliqué dans les différents chapitres de ce livre, les hôpitaux sont conceptualisés comme des systèmes adaptatifs qui s’ajustent aux besoins changeants de l’environnement (Duffield & Whitty 2015). Dans chaque pays et hôpital sélectionné pour l’étude HoSPiCOVID, des efforts ont été mobilisés pour répondre ou gérer la crise dès son origine et pour mettre en œuvre de nombreuses initiatives et adaptations. Il apparaît que la pandémie de Covid-19 a offert d’importantes opportunités pour formuler des LAQ, reflétant la diversité d’expériences, tant positives que négatives, vécues par les personnels hospitaliers.
Nous présentons dans ce chapitre une analyse comparative des principales leçons apprises dans ces hôpitaux au regard des quatre thèmes communs qui ont fait l’objet d’analyses empiriques : 1) la réorganisation des infrastructures et services hospitaliers; 2) la gestion des ressources humaines; 3) la prévention et le contrôle du risque infectieux; et 4) la logistique et l’approvisionnement.
Méthode
Conception et cadre de l’étude
Notre étude qualitative s’inscrit dans le cadre du projet HoSPiCOVID d’étude de cas multiples (Ridde, Gautier, Dagenais et al. 2021). Le guide de développement de LAQ (voir chapitre suivant) propose 10 étapes qui ont été suivies par les cinq équipes de recherche participant au projet HoSPiCOVID : 1) identification et mobilisation des parties prenantes dans les hôpitaux; 2) formulation des objectifs du processus; 3) identification des thèmes ciblés pour le développement de LAQ (quatre configurations communes); 4) décision sur le moment de démarrer le processus (une fois que l’analyse des données collectées était avancée); 5) sélection des méthodes de collecte des données pour les LAQ (littérature grise, articles scientifiques, observations ethnographiques, entretiens semi-dirigés et groupes de discussion); 6) élaboration d’outils de collecte des données (questions sur ce qui a bien ou moins bien fonctionné dans la gestion de la pandémie); 7) choix des sources de données (chercheur·se·s de l’équipe et informateur·rice·s clés dans les hôpitaux); 8) vérification des données (par les équipes de recherche nationales); 9) analyse et formulation de LAQ préliminaires (par les équipes de recherche nationales et présentées dans des fiches d’information); et 10) vérification et validation de la qualité des LAQ lors d’ateliers organisés dans chaque pays.
Collecte des données
Les enseignements tirés ont été générés à partir des résultats de la collecte de données empiriques et des processus délibératifs entrepris dans chaque hôpital regroupant les équipes de recherche et les équipes hospitalières. Nos équipes ont renforcé les liens avec les personnels hospitaliers tout au long du processus afin de disposer de données de qualité et d’interprétations confirmées. Cela leur a permis d’identifier des informateur·rice·s clés. Ces informateur·rice·s clés étaient des personnels soignants et des membres des équipes de direction/gestion.
D’avril à décembre 2021, des entretiens et des ateliers ont été organisés par les équipes de recherche dans chacun des pays (en ligne et en personne) pour vérifier la qualité des LAQ : six personnes participantes au Mali; 10 et 12 aux deux ateliers en France; neuf au Brésil; au Canada, 13 à l’hôpital Sainte-Justine et 65 à Laval; et au Japon, 5 entretiens individuels de suivi à l’hôpital 1 et 3 entretiens à l’hôpital[2]. Les ateliers ont été menés en présence d’un·e facilitat·eur·rice, avec un·e cherch·eur·euse enregistrant les LAQ directement dans un fichier PowerPoint et deux autres chercheur·se·s soutenant le processus (animation et prise de notes). Les chercheur·se·s ont essayé de donner à chacun·e la possibilité de s’exprimer, en s’assurant que les limites de temps étaient respectées ou en proposant à ceux-celles qui n’avaient pas encore parlé à exprimer leur opinion.
Analyse des données
Dans un premier temps, notre analyse nous a permis de préparer la première partie des résultats à partir de tableaux récapitulatifs de LAQ produits par les chercheur·se·s pour chacun des hôpitaux. Ces tableaux récapitulatifs sont issus de fiches centrées sur les quatre thèmes communs aux cinq pays et présentent : 1) ce qui a bien fonctionné; 2) ce qui a moins bien fonctionné; et 3) ce qui pourrait être fait autrement dans des contextes similaires. Ces tableaux ont été utilisés comme outils de transfert de connaissances et de validation des analyses lors des ateliers organisés dans chaque hôpital[3] par les équipes de recherche auxquels les professionnels de l’hôpital ont participé.
Dans un deuxième temps, nous avons procédé à une analyse comparative des LAQ des cinq pays par thème. Des entretiens individuels (n = 8) ont également été menés avec des chercheur·se·s des cinq pays afin de compléter les informations contenues dans les tableaux récapitulatifs. Cette analyse est présentée dans la deuxième partie des résultats.
Résultats
Leçons apprises par pays
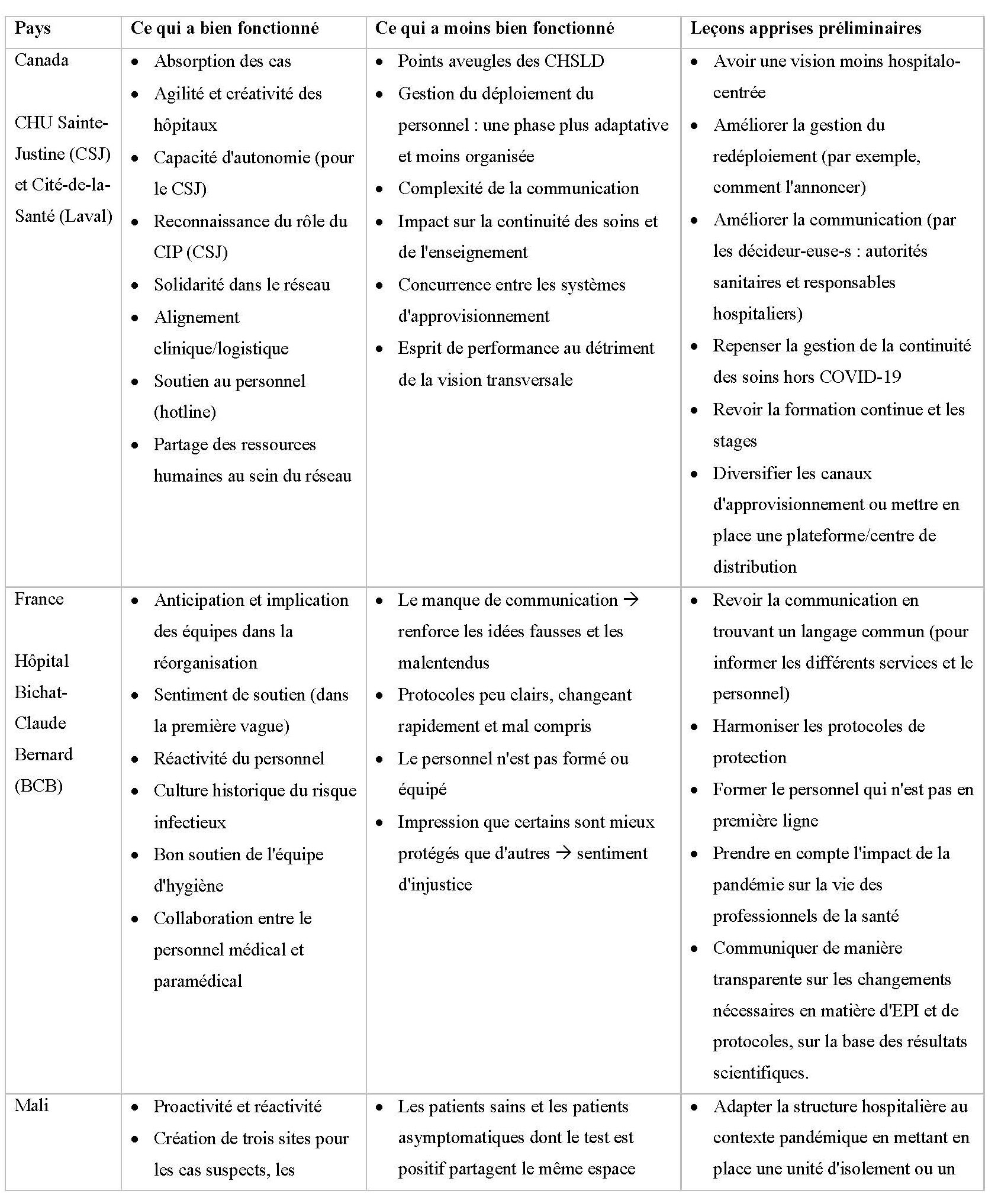
Toutes les leçons tirées des stratégies mises en œuvre dans les hôpitaux lors de cette crise sont présentées dans le Tableau 1.
Québec/Canada
Réorganisation des infrastructures : L’augmentation exponentielle du nombre de patients atteints par la Covid-19, observée notamment en Asie et en Europe, a conduit les responsables des deux hôpitaux québécois – Sainte-Justine (CSJ) et Cité-de-la-Santé (Laval) – à réorganiser les services en prévision d’une vague de cas et de son impact sur la qualité des soins. À Laval, on a créé des paires clinico-administratives pour gérer la réorganisation. Au CSJ, un comité de coordination des mesures d’urgence a été mis sur pied, l’équipe de PCI (prévention et de contrôle des infections) de l’hôpital a été renforcée et le plan de préparation à la pandémie a été adapté.
Gestion des ressources humaines : La réforme de la gestion du système de santé du Québec[4] de 2015 a eu un impact négatif sur la disponibilité des ressources humaines (RH) dans ces établissements. La stratégie pour répondre aux besoins en RH a consisté à déplacer le personnel au sein des services et des établissements touchés par la Covid-19 (en particulier les établissements pour personnes en perte d’autonomie) par le biais d’un processus de redéploiement. Au CSJ, le redéploiement est resté volontaire, tandis qu’à Laval, il a d’abord été volontaire, avant de devenir obligatoire. Cette stratégie de redéploiement a été soutenue par des primes et des formations.
Prévention et contrôle des risques d’infection : Les hôpitaux ont formé des équipes d’analyse documentaire afin d’adapter les pratiques aux connaissances les plus récentes. Des coachs PCI (prévention et contrôle des infections) ont été formés et déployés. Au CSJ, des clips vidéo sur les équipements de protection individuelle (EPI) ont été élaborés et diffusés, de même qu’un bulletin d’information fournissant des lignes directrices cliniques constamment mises à jour, et des affiches sur l’utilisation des EPI ont été placées dans différents services.
Logistique et approvisionnement : La réforme de 2015 a eu un impact sur la manière dont les établissements gèrent les ressources matérielles. Par exemple, cette réforme a réuni les directeur·rice·s des établissements de santé pour qu’ils·elles décident ensemble du partage des ressources matérielles. Cependant, pour les établissements intégrés dans un CI(U)SSS (Centre intégré de santé et de services sociaux ou Centre intégré universitaire de santé et de services sociaux), cela a renforcé leur manque d’autonomie décisionnelle pour planifier leurs propres stocks afin d’anticiper la rareté des ressources. C’est le cas de Laval, où plusieurs rationnements de stocks ont été mis en place pour anticiper certaines pénuries, alors que le CSJ, qui n’était pas intégré à un CI(U)SSS, a mieux su anticiper les pénuries de ressources matérielles et en a même redistribué à d’autres établissements.
France
Réorganisation de l’infrastructure : L’hôpital Bichat-Claude Bernard (BCB) à Paris était en première ligne en tant qu’établissement de référence. En janvier 2020, il a commencé à se préparer à l’arrivée des premiers patient·e·s Covid en réorganisant ses services afin d’accueillir le plus grand nombre de personnes possible tout en atténuant l’impact de ces changements sur les activités non- Covid. La réorganisation des services s’est faite en deux temps. La première a été la transformation totale de l’hôpital au cours de la première vague. La seconde période a été la transformation progressive basée sur les étapes de la déprogrammation, la réorganisation des lits et des services, la création de services de soins intensifs ambulatoires et de nouveaux canaux de communication.
Gestion des ressources humaines : Depuis plusieurs années, l’hôpital souffrait d’une pénurie chronique de professionnel·le·s de santé. Celle-ci a été partiellement comblée par des « renforts » internes et externes lors de la première vague. Elle s’est toutefois accentuée lors des deuxième et troisième vagues, entraînant un alourdissement de la charge de travail et un épuisement des professionnel·le·s de santé, aggravé par le manque de reconnaissance (salaires et primes).
Prévention et contrôle des risques d’infection : Pour limiter les risques de contamination, les visites familiales ont été interdites ou réglementées, les services d’hygiène ont fait des rappels réguliers sur les mesures de protection et le personnel a eu un accès facile au dépistage. Cependant, les changements constants des protocoles de protection n’ont pas été bien accueillis par le personnel de santé, ce qui a entraîné méfiance et tensions lors de la première vague. Un relâchement des mesures de protection a également été observé lors de la deuxième vague.
Logistique et approvisionnement : L’afflux de patient·e·s atteint·e·s de la Covid-19 a entraîné une forte consommation d’EPI. De plus, les pénuries nationales ont alimenté cette tension au cours de la première vague. Pour remédier à cette situation, un soutien a été apporté à l’approvisionnement et des dons extérieurs ont été mobilisés. Au niveau des hôpitaux, des inventaires et des quotas ont été mis en place et, au niveau individuel, les soignant·e·s ont régulé leur consommation quotidienne d’EPI.
Mali
Réorganisation de l’infrastructure : L’Hôpital du Mali (HM) a été sélectionné comme site de traitement de la Covid-19 dans le plan national de réponse à la pandémie. Cette décision a mis à rude épreuve le personnel hospitalier au début de la pandémie, notamment en raison de l’insuffisance des ressources, du personnel formé et des infrastructures, ainsi que des risques de contamination. Pour rendre opérationnels les bâtiments réquisitionnés pour créer les unités Covid-19, il a fallu procéder à des rénovations indispensables et équiper les bâtiments. La réquisition des bâtiments a retardé la délocalisation prévue de certains services, créant un manque à gagner pour l’hôpital.
Gestion des ressources humaines : Pour faire face à la pénurie de personnel de santé lors de la première vague, l’hôpital, avec le soutien du ministère de la Santé, a recruté des contractuel·le·s à court terme et a organisé une formation rapide pour les personnes candidates. Toutefois, à la fin de la première vague, les responsables ont licencié un grand nombre de ces contractuel·le·s en raison du faible nombre d’admissions de patient·e·s. La forte augmentation du nombre de patient·e·s positifs lors de la deuxième vague les a obligé·e·s à rappeler ces travailleur·euse·s, mais la plupart ont refusé de revenir, mécontent·e·s des retards de paiement de leur salaire. Ces griefs, également observés chez les prestataires de soins, ont conduit à une démotivation et à des retards supplémentaires, ou à des plaintes pour négligence thérapeutique de la part des accompagnant·e·s des patient·e·s.
Prévention et contrôle des risques d’infection : La résurgence de la pandémie a entraîné un afflux important de patient·e·s et d’accompagnant·e·s, ce qui a augmenté la charge de travail des soignant·e·s. L’application des mesures de sécurité n’a pas été stricte malgré la disponibilité des EPI.
Logistique et approvisionnement : Au cours des premiers mois de l’épidémie, de nombreux partenaires ont fait don d’EPI. Par la suite, l’approvisionnement en EPI et en médicaments a été assuré par l’État grâce à des évaluations régulières des besoins et à la reconstitution quotidienne des stocks. Cependant, le personnel a trouvé les procédures administratives lourdes.
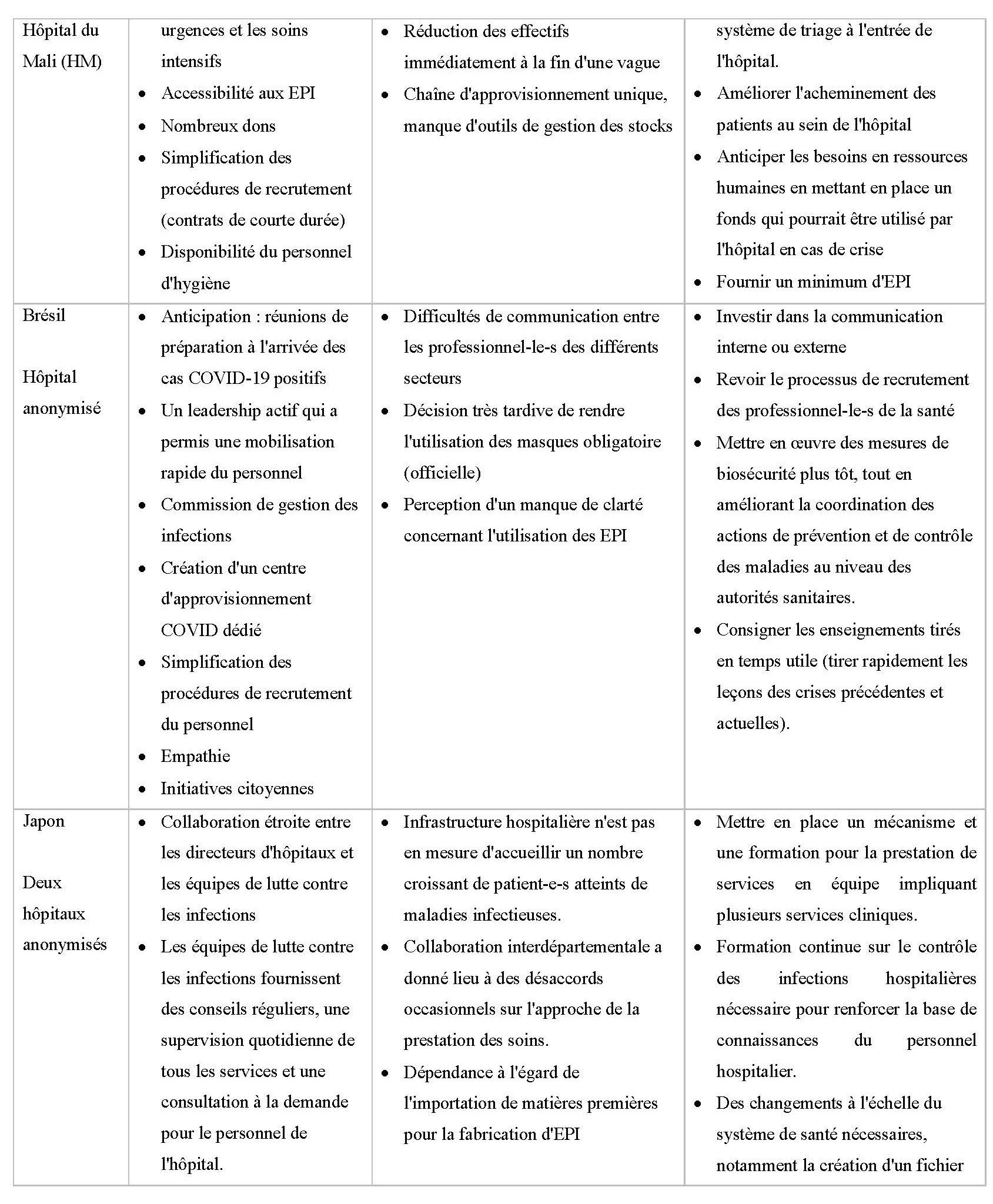
Brésil
Réorganisation de l’infrastructure : L’hôpital étudié est un hôpital de référence pour la gestion des maladies infectieuses dans l’État de Pernambouc. Avant l’arrivée du premier cas de Covid, l’hôpital a mis en place une cellule de crise et organisé des réunions de planification pour accueillir les patients atteints de la Covid. Les services ont été réorganisés avec le soutien du gouvernement, qui a notamment investi dans l’achat d’équipements et de lits. Les patients non-Covid ont été transférés dans d’autres hôpitaux. Les services non-Covid ont été considérablement réduits. Toutefois, des difficultés de communication ont été constatées en raison de la complexité de la gestion des soins cliniques.
Gestion des ressources humaines : L’expertise de l’hôpital en matière de gestion des maladies infectieuses a facilité la mobilisation des professionnel·le·s de santé. Avec l’apparition de la pandémie, l’hôpital a dû embaucher de nouveaux professionnel·le·s de santé et transférer des professionnel·le·s des services non-Covid vers les services Covid. Malgré les renforts en personnel, les professionnel·le·s ont perçu une surcharge de travail, en raison du nombre élevé de collègues malades et de décès de patient·e·s. Les thérapeutes de l’hôpital ont apporté un soutien psychologique aux professionnel·le·s.
Prévention et contrôle des risques d’infection : L’hôpital a renforcé les mesures de prévention et de protection pour réduire la contamination des soignant·e·s et des patient·e·s, tout en réglementant les visites. Les équipes de PCI ont été formées aux mesures de protection et ont effectué des inspections pour s’assurer du respect des protocoles de protection. Leur travail a permis d’améliorer les conditions de travail et de créer un sentiment de sécurité des professionnel·le·s.
Logistique et approvisionnement : L’hôpital a reçu des dons d’entreprises privées et de la société civile. Pour contrôler l’utilisation des EPI et limiter les déchets, l’hôpital les a mis à disposition en fonction des besoins des unités de soins.
Japon
Réorganisation de l’infrastructure : Au début de la pandémie, la plupart des hôpitaux n’acceptaient pas les patient·e·s atteint·e·s de la Covid-19. Les infrastructures hospitalières n’étaient pas conçues pour accueillir un grand nombre de patients. Les hôpitaux ont créé des services et des lits réservés aux patient·e·s Covid en déplaçant les autres patient·e·s vers d’autres services et/ou d’autres hôpitaux.
Gestion des ressources humaines : L’espace réservé aux soins Covid-19 a nécessité une augmentation du nombre d’infirmier·ière·s et de médecins et une réaffectation du personnel clinique au sein des hôpitaux et entre eux. Lors de la première vague, le personnel clinique disponible était insuffisant. En conséquence, les hôpitaux ont pris des mesures pour fournir un minimum de soins pour les services non-Covid. Cependant, la restriction des services non-Covid a entraîné une diminution des revenus des hôpitaux et une mauvaise répartition de la charge de travail entre les personnels hospitaliers, ce qui a engendré du stress. Pour remédier à ces problèmes, les cadres intermédiaires ont renforcé la communication et le dialogue avec le personnel des services.
Prévention et contrôle des risques d’infection : Au début de la pandémie, il n’existait pas de lignes directrices claires pour contrôler les risques associés à l’infection par la Covid-19 en milieu hospitalier, en raison de la nature inconnue de la maladie. Les hôpitaux ont eu du mal à imposer des mesures strictes de prévention des infections aux patient·e·s.
Logistique et approvisionnement : Au début de la pandémie, le personnel hospitalier craignait une pénurie d’EPI. Les hôpitaux ont modifié leurs pratiques de gestion des approvisionnements. Le personnel hospitalier a minimisé son utilisation des fournitures. Les gouvernements locaux ont distribué des fournitures aux hôpitaux.

Leçons apprises de qualité par thème
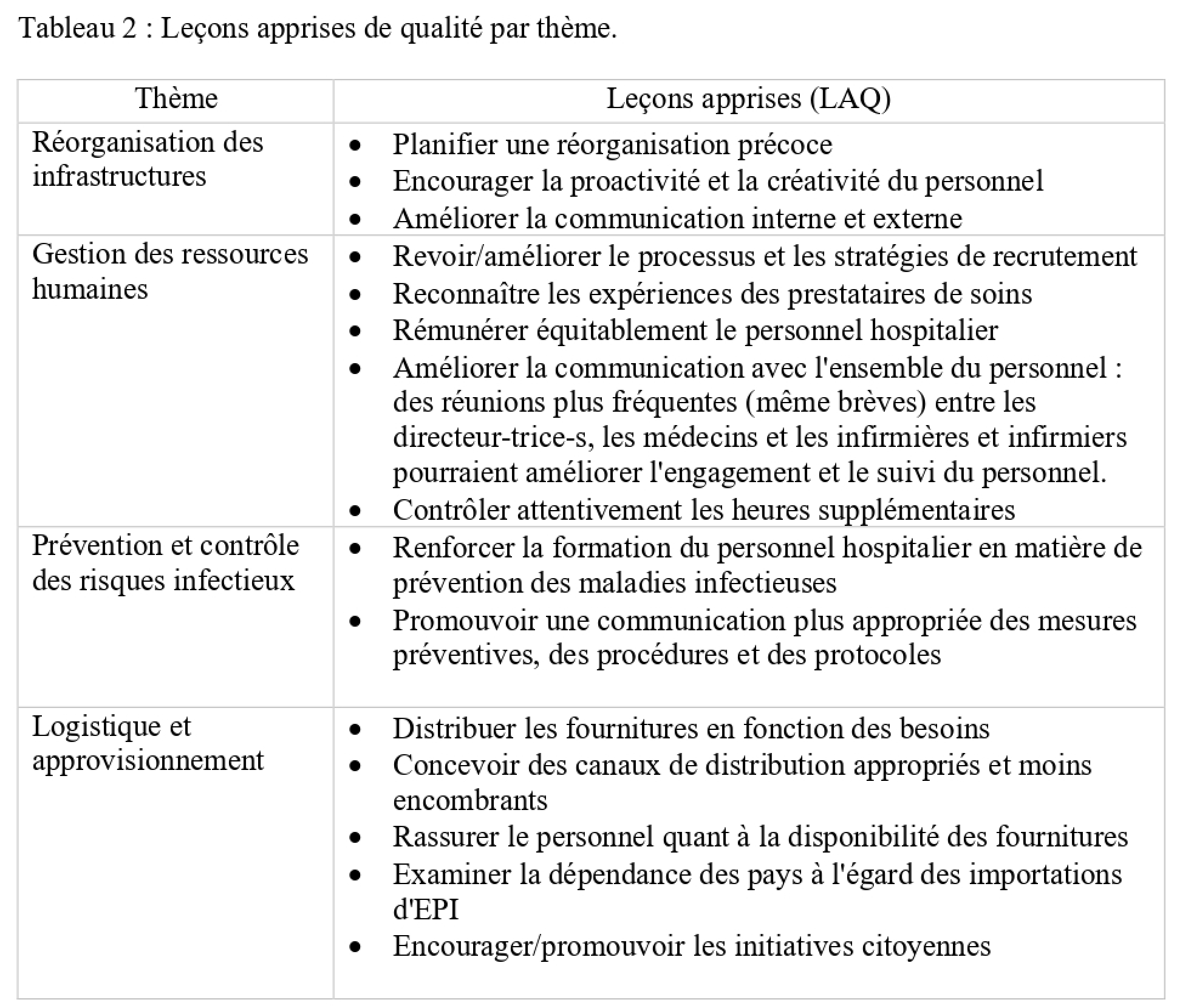
Cette section présente l’analyse comparative des LAQ des six hôpitaux des cinq pays. Elle comprend un tableau récapitulatif des leçons tirés par thème étudié (Tableau 2).
Réorganisation des infrastructures
La réorganisation précoce des services semble avoir été la principale leçon tirée. Certains hôpitaux ont anticipé l’arrivée des patients en réorganisant les services, tout en développant des stratégies innovantes au fur et à mesure de l’évolution de la crise. Toutefois, cette préparation précoce n’a pas fait l’unanimité. Certains hôpitaux ont souligné l’importance de mieux anticiper la crise. En effet, les acteur·rice·s s’inquiétaient de leur capacité à accueillir un afflux massif de patient·e·s et à effectuer un contrôle efficace des infections par manque de ressources (matérielles ou humaines) ou par manque de préparation.
La proactivité et la créativité du personnel hospitalier ont été des leçons tirées par de nombreux informateur·rice·s clés. Certains hôpitaux ont fait preuve d’initiative, prenant des décisions agiles avant les autorités sanitaires. C’est le cas du CSJ, qui a mis en place des mesures de protection telles que le port d’EPI et l’isolement du personnel revenant de l’étranger au début du mois de mars 2020, et de l’hôpital du Mali, où les professionnel·le·s de santé ont travaillé avec les moyens disponibles avant de recevoir le soutien du ministère de la Santé. Cette crise a également donné lieu à des initiatives créatives pour anticiper les pénuries de certains produits. A CSJ, des produits ont été conçus en interne – produits d’hygiène et EPI (visières notamment). Ces produits ont ensuite été redistribués à d’autres services et établissements.
L’amélioration de la communication interne et externe a été une leçon transversale aux thèmes abordés. L’amélioration de la communication permettrait de renforcer la confiance du personnel et du public et de consolider les efforts de réponse. Sur le plan interne, il s’agirait de favoriser une communication « ascendante » afin que les agent·e·s de santé de première ligne puissent communiquer l’état de la prestation des services sur le terrain pour permettre une réponse plus efficace aux défis. Avec les autorités sanitaires, il s’agirait d’encourager une approche systémique du partage de l’information et, avec le public, d’impliquer l’hôpital dans la diffusion des concepts de prévention auprès du plus grand nombre.
Gestion des ressources humaines
Le réexamen des stratégies de recrutement et de fidélisation des agent·e·s de santé a été l’une des leçons tirées dans la majorité des cas. Si les stratégies adoptées par ces hôpitaux ont permis de mobiliser et de couvrir les besoins en personnel de santé, le bénéfice de cette mobilisation a été relatif. Ces stratégies de gestion des ressources humaines se sont avérées intenables lors des deuxième et troisième vagues. En effet, elles ont eu des effets négatifs, voire inattendus. Par exemple, la simplification des procédures de recrutement a conduit à l’embauche de personnel peu qualifié, d’où un renforcement moins efficace. Les informateur·rice·s ont ajouté que peu de formations étaient proposées pour mettre à niveau les nouvelles recrues. En outre, le personnel qualifié ne disposait pas de suffisamment de temps pour les superviser, ce qui a provoqué des tensions. Certain·e·s informateur·rice·s ont proposé des stratégies telles que la création d’un fichier de ressources humaines pour le contrôle et le traitement des maladies infectieuses, comprenant des spécialistes de la lutte contre les infections dans les hôpitaux. D’autres ont recommandé de ne pas réduire trop rapidement les effectifs à la fin d’une vague pandémique.
S’intéresser aux expériences des prestataires de soins et à l’impact de la pandémie sur leur vie personnelle, et valoriser le travail du personnel sont des leçons mentionnées par la plupart des informateur·rice·s clés. Il est apparu qu’avec l’arrivée de la deuxième vague, puis d’une troisième vague de plus en plus sévère, conjuguée à la pénurie de personnel et au manque de dialogue et/ou d’information en interne, la capacité de réaction des hôpitaux a été entravée, une situation qui a entraîné une augmentation de la charge de travail, du stress et de la démotivation du personnel. Les personnes interrogées ont fait part de leur sentiment d’indifférence, d’isolement et d’abandon. L’expérience de la crise vécue par le personnel soignant n’a pas été suffisamment prise en compte. Certain·e·s informateur·rice·s clés ont indiqué qu’il fallait surveiller attentivement les heures supplémentaires, les heures supplémentaires obligatoires et les contraintes imposées afin d’éviter la surcharge de travail et, en fin de compte, la fatigue et la démotivation.
L’octroi de salaires équitables est une leçon mentionnée par les informateur·rice·s clés des cinq pays, qui ont cité des problèmes de rémunération (retard dans le paiement des primes), d’équité salariale ou de système d’incitation qui ont eu des effets néfastes. Par exemple, au Japon, certain·e·s infirmier·ière·s travaillant dans les services Covid et qui avaient reçu des primes ont démissionné après avoir été transféré·e·s dans d’autres services. Certain·e·s pensaient que la capacité de l’hôpital à poursuivre ses activités pendant une pandémie dépendait des efforts collectifs de l’ensemble du personnel, y compris du personnel administratif. Pourtant, les primes n’étaient souvent accordées qu’au personnel clinique impliqué dans la fourniture des services Covid-19.
Prévention et contrôle des risques d’infection
Tous les hôpitaux des pays inclus dans cette étude ont déclaré avoir mis en place des mesures de prévention et de contrôle des infections afin d’assurer la qualité et la sécurité des services. Toutefois, ces mesures varient en fonction du type d’hôpital et du pays. Certain·e·s informateur·rice·s ont indiqué que les hôpitaux disposaient d’un personnel nombreux formé à la lutte contre les infections hospitalières, ce qui semble être un facteur facilitant la prévention de la transmission du virus.
Une communication plus appropriée et une formation accrue du personnel chargé de la prévention des infections semblent être des leçons pour la prévention et le contrôle des risques infectieux. Pour certain·e·s, la communication a été insuffisante, entraînant une incompréhension des règles de PCI et une acceptation difficile par le personnel des changements soudains de recommandations, de protocoles et de procédures émanant de nombreuses autorités, ce qui a conduit à une augmentation des comportements à risque (non-respect du port du masque, distanciation sociale, etc.). Pour faciliter cette communication, il est apparu utile de combiner différents canaux de communication (supports visuels, lettres d’information, courriels, etc.) adaptés aux publics cibles. Les informateur·rice·s clés des cinq pays ont fait les suggestions suivantes pour améliorer la communication et la formation : 1) informer le personnel sur les limites des connaissances qui justifient parfois de nouveaux protocoles; 2) renforcer la médecine factuelle et prendre des mesures correctives pour améliorer la coordination fédérale à tous les niveaux de responsabilité; 3) fournir aux équipes un encadrement plus réactif en matière de PCI; et 4) améliorer la coordination et la numérisation des systèmes d’information par les autorités sanitaires afin de faciliter le partage de l’information et la prise de décision rapide par la direction de l’hôpital.
Logistique et approvisionnement
La majorité des informateur·rice·s ont fait état de tensions liées à l’incertitude concernant certains approvisionnements en raison du manque de diversité des canaux d’approvisionnement, de la dépendance à l’égard des importations de masques et de désinfectants, de l’absence d’outils de gestion des stocks, ainsi que de la pénurie sur le marché qui a entraîné une hausse des prix et des retards de livraison.
La distribution des stocks en fonction des besoins est la leçon la plus souvent mentionnée. Cette stratégie a été adoptée pour améliorer la gestion de la chaîne d’approvisionnement et réduire le gaspillage, afin d’éviter les tensions observées principalement lors de la première vague.
Plusieurs informateur·rice·s ont souligné ce qui aurait pu être fait différemment en termes de gestion et d’approvisionnement : accepter d’avoir des stocks beaucoup plus importants, concevoir des canaux de distribution appropriés et moins lourds, rassurer le personnel quant à l’existence de stocks suffisants.
D’autres informateur·rice·s ont suggéré que les gouvernements examinent la dépendance des pays à l’égard des matériaux importés pour la production pharmaceutique et élaborent des stratégies appropriées pour résoudre les problèmes d’approvisionnement en cas de crise sanitaire.
Par ailleurs, certains informateur·rice·s ont fait l’éloge des initiatives de solidarité ou des dons internationaux. Par exemple, au Brésil, les personnes interrogées ont estimé que « ComVida », une initiative citoyenne, était d’une grande valeur. Elle recueille des dons d’EPI et de matières premières pour la production d’EPI.
Discussion
Notre étude sur les leçons tirées a été guidée par les critères de qualité présentés dans le chapitre de Dagenais et al. qui suit celui-ci (voir chapitre suivant) : 1) diversité des sources de collecte de données; 2) documentation des diverses perspectives, des antécédents des parties prenantes et de leurs relations; 3) LAQ ancrées dans leur contexte pour une meilleure qualité du contenu; 4) identification des preuves à l’appui (quatre examens exploratoires ont été réalisés pour ce projet); et 5) identification de l’audience ciblée.
L’étude présentée dans ce chapitre visait à répondre à la question suivante : Qu’avons-nous appris pendant la pandémie que nous pouvons appliquer à une autre urgence de santé publique au niveau de l’hôpital? Nos résultats mettent en évidence les leçons tirées de la résilience des hôpitaux qui pourraient être utiles non seulement aux scientifiques, mais aussi aux gestionnaires des systèmes de santé et des hôpitaux. Cependant, pour certains de ces enseignements, les personnels hospitaliers ne seront pas en mesure de les appliquer car ils relèvent de la responsabilité d’autres niveaux (politique gouvernementale, etc.). Ceci souligne l’importance de différencier, d’une part, les leçons (cognitives) tirées de notre expérience et, d’autre part, leur application (leçons conatives) qui dépend d’une multitude de facteurs.
En comparant les LAQ selon les thèmes du cadre analytique des cinq pays, nous avons identifié des sous-thèmes transversaux des enseignements tirés de la résilience, tels que « préparation précoce », « proactivité », « ressources », « coordination », « communication » et « adaptation ». Ces éléments ne sont pas isolés mais interagissent en fonction des stratégies adoptées par ces hôpitaux. Par exemple, l’étude a révélé des variations en termes de préparation précoce, dues à une coordination efficace dans certains hôpitaux, intrinsèque à leur culture historique d’institutions expertes en maladies infectieuses, ou à l’autonomie de certains hôpitaux en termes de ressources matérielles ou financières.
Ces enseignements transversaux complètent ceux de Khalil et ses collègues (Khalil, Mataria & Ravaghi 2022) qui soulignent l’importance d’intégrer ces enseignements non pas thème par thème, mais plutôt dans une approche holistique visant à améliorer la réponse et la résilience des hôpitaux aux situations d’urgence.
Les hôpitaux français et brésiliens ont souligné la nécessité d’une communication transparente, claire et ascendante sur les risques infectieux. Les études soulignent qu’il est essentiel de prendre des décisions fondées sur des synthèses de données solides et actualisées en permanence, d’encourager la communication entre les communautés et les hôpitaux et de surveiller les canaux de communication avec le public (via les médias sociaux) pour éviter la désinformation, car les autorités sanitaires ne sont pas la seule source d’information pendant la pandémie (Rajan et al. 2022; Sachs et al. 2022).
Il existe également un besoin d’autonomie en termes de ressources (matérielles ou financières). Les études soulignent l’importance de stimuler l’autonomie et la subsidiarité des établissements de santé en stoppant certaines dérives de la nouvelle gestion publique, comme le fait de déléguer des responsabilités de l’état aux établissements sans leur donner systématiquement les moyens de les assumer (Bertezene & Martin 2020). Les études montrent également l’importance d’améliorer la coordination intra-gouvernementale en ce qui concerne les politiques visant à contenir la pandémie, comme les chaînes d’approvisionnement (Bertezene & Martin 2020; Sachs et al. 2022).
Par ailleurs, les leçons tirées de cette étude reflètent plus largement les lacunes et les limites des systèmes de santé face à une crise de cette ampleur. Les travaux de la Commission Covid-19 du Lancet parlent d’un « échec mondial » dans la gestion de la pandémie de Covid-19 et l’une de ses 11 recommandations est de « renforcer les systèmes de santé nationaux et d’augmenter les investissements dans la santé publique et primaire », afin que tous les pays, même ceux dont les revenus sont les plus faibles, disposent de systèmes de santé publique et de systèmes de soins de santé solides. Cette recommandation s’accompagne d’investissements accrus dans les systèmes de santé et les chaînes d’approvisionnement médical (Sachs et al. 2022).
Enfin, à partir des enseignements transversaux, nous avons identifié quelques pistes de réflexion pour contribuer aux recommandations de la Commission Lancet Covid-19 pour faire face à la crise sanitaire : 1) renforcer les capacités de coordination et de leadership des directeur·rice·s d’hôpitaux et des autorités sanitaires; 2) améliorer les stratégies de communication; 3) consolider les ressources organisationnelles; et 4) adapter les ressources et les stratégies, notamment en matière d’approvisionnement et de gestion des risques infectieux.
Conclusion
L’application du guide de développement de LAQ a posé un certain nombre de défis, puisqu’il s’agissait de se mettre d’accord sur des thèmes transversaux, de préparer des fiches d’information pour servir de base aux discussions avec les parties prenantes, et d’organiser des ateliers réunissant des personnes dont la charge de travail était considérable. Mais, finalement, l’analyse comparative de ces leçons provenant de sept hôpitaux de cinq pays différents a permis de formuler des leçons de qualité issues d’un processus certes complexe, mais qui a pris en compte les enjeux des différents acteurs impliqués dans la lutte contre la pandémie de Covid-19. Les mécanismes de transfert de connaissances qui permettront à d’autres de s’approprier ces leçons pour mieux faire face à de futures crises sanitaires restent à tester.
Prochaines étapes
Le processus de développement de LAQ sur lequel s’est basée cette étude doit nécessairement être examiné pour comprendre les défis et améliorer la procédure. A cette fin, nous avons mené des entretiens avec les différentes parties prenantes de ce projet et un article présentant l’analyse du processus de développement des LAQ est actuellement en préparation (Haddad, Ridde & Dagenais, en préparation). Il examine le déroulement des ateliers LAQ afin d’identifier les facilitateurs et les obstacles à la mise en œuvre des LAQ du point de vue des chercheur·se·s impliqué·e·s dans l’organisation de ces ateliers et des professionnel·le·s qui y ont participé. En particulier, les questions hiérarchiques et culturelles mises à jour tout au long du processus de développement de LAQ seront abordées. Par ailleurs, comme mentionné plus haut, nous disposons de très peu d’informations sur l’application des LAQ de cette étude dans les hôpitaux concernés, et encore moins sur leur utilité potentielle face à une nouvelle crise sanitaire. Les activités de partage et d’utilisation de ces connaissances doivent être planifiées de manière à ce que les personnes en mesure d’appliquer les LAQ produites puissent se les approprier et les mettre à profit pour répondre plus efficacement à toute menace sanitaire future. Ces activités doivent ensuite faire l’objet d’un examen systématique afin de générer de nouvelles connaissances sur le processus d’élaboration de leçons apprises de grande qualité.
Références
Bertezene, Sandra, et Jacques Martin. 2020. « Fighting Covid-19 as an Army Would Fight Its Enemy? ». 23rd Excellence in Services International Conference, France. https://hal.archives-ouvertes.fr/hal-03283384/document.
Dagenais, Christian, Michelle Proulx, Aurélie Hot, Esther Mc Sween-Cadieux, Romane Villemin, Lara Gautier, Sydia Rosana de Araujo Oliveira et al. 2022. « How to Formulate High Quality Lessons Learned: A Rapid Review ». SSRN Scholarly Paper. Rochester, NY. https://doi.org/10.2139/ssrn.4255090.
Duffield, Stephen, et S. Jonathan Whitty. 2015. « Developing a Systemic Lessons Learned Knowledge Model for Organisational Learning through Projects ». International Journal of Project Management 33(2): 311‑24. https://doi.org/10.1016/j.ijproman.2014.07.004.
Greiner, Ashley L., Laura Nguyen, Mays Shamout, Sharanya Krishnan, et Daniel Stowell. 2021. « COVID-19 Intra-Action Reviews: Potential for a Sustained Response Plan ». The Lancet Global Health 9(5): e594. https://doi.org/10.1016/S2214-109X(21)00078-4.
Haddad, Roula, Valéry Ridde, et Christian Dagenais. « A systematic process for developing lessons learned: the case of the HoSPiCOVID project ». En préparation.
Khalil, Merette, Awad Mataria, et Hamid Ravaghi. 2022. « Building Resilient Hospitals in the Eastern Mediterranean Region: Lessons from the COVID-19 Pandemic ». BMJ Global Health 7 (Suppl 3): e008754. https://doi.org/10.1136/bmjgh-2022-008754.
Lo, T.K.M., et Patrick Fong. 2011. « Evaluation of knowledge quality of lessons learned by asking questions ». Proceedings of the European Conference on Knowledge Management, ECKM 2 (janvier): 1049‑57.
McClory, Sue, Martin Read, et Ashraf Labib. 2017. « Conceptualising the Lessons-Learned Process in Project Management: Towards a Triple-Loop Learning Framework ». International Journal of Project Management, Social Responsibilities for the Management of Megaprojects, 35(7): 1322‑35. https://doi.org/10.1016/j.ijproman.2017.05.006.
Patton, Michael Quinn. 2001. « Evaluation, Knowledge Management, Best Practices, and High Quality Lessons Learned ». American Journal of Evaluation 22(3): 329‑36. https://doi.org/10.1177/109821400102200307.
Rajan, Selina, Martin McKee, Cristina Hernández-Quevedo, Marina Karanikolos, Erica Richardson, Erin Webb, et Jonathan Cylus. 2022. « What Have European Countries Done to Prevent the Spread of COVID-19? Lessons from the COVID-19 Health System Response Monitor ». Health Policy, Lessons learned from the COVID-19 pandemic, 126(5): 355‑61. https://doi.org/10.1016/j.healthpol.2022.03.005.
Ridde, Valéry, Lara Gautier, Christian Dagenais, Fanny Chabrol, Renyou Hou, Emmanuel Bonnet, Pierre-Marie David et al. 2021. « Learning from public health and hospital resilience to the SARS-CoV-2 pandemic: protocol for a multiple case study (Brazil, Canada, China, France, Japan, and Mali) ». Health Research Policy and Systems 19(1): 76. https://doi.org/10.1186/s12961-021-00707-z.
Sachs, Jeffrey D., Salim S. Abdool Karim, Lara Aknin, Joseph Allen, Kirsten Brosbøl, Francesca Colombo, Gabriela Cuevas Barron et al. 2022. « The Lancet Commission on Lessons for the Future from the COVID-19 Pandemic ». The Lancet 400(10359): 1224‑80. https://doi.org/10.1016/S0140-6736(22)01585-9.
World Health Organization. 2020. « Guidance for conducting a country COVID-19 intra-action review (IAR) ». https://www.who.int/publications/i/item/WHO-2019-nCoV-Country_IAR-2020.1.
- Ce chapitre est une traduction adaptée de : Dagenais, C., Kielende, M., Coulibaly, A., Gautier, L., David, P. M., Peiffer-Smadja, N., ... & Ridde, V. (2023). Lessons Learned from Field Experiences on Hospitals’ Resilience to the COVID-19 Pandemic: A Systematic Approach. Health Systems & Reform, 9(2), 2231644. https://doi.org/10.1080/23288604.2023.2231644. ↵
- Dans l'étude de cas japonaise, les chercheur·se·s n'ont pas été en mesure d'organiser un atelier pour fournir un retour d'information aux personnes participantes aux entretiens en raison d'une recrudescence des nouveaux cas d'infection par la Covid-19 et des perturbations qui en ont résulté dans le fonctionnement des établissements de santé. En outre, la culture organisationnelle du Japon, dans laquelle les gens n'ont pas l'habitude de s'exprimer librement dans le cadre d'un atelier devant des collègues de différents niveaux, et de respecter l'anonymat des informations, comme l'exige l'approbation éthique japonaise, a empêché les chercheur·se·s d'organiser un tel atelier. ↵
- Ou lors d’entretiens pour les hôpitaux du Japon. ↵
- En 2015, le système de santé québécois a été réorganisé autour des Centres intégrés de santé et de services sociaux (CISSS) et des Centres intégrés universitaires de santé et de services sociaux (CIUSSS), qui sont des territoires de référence pour la population en termes d'accessibilité aux soins de santé et aux services sociaux. ↵

