15. La prise en compte des inégalités sociales de santé dans la formulation d’une intervention de suivi des contacts pour la Covid-19 à Montréal
Camille Beaujoin, Lara Gautier, Marie-Catherine Gagnon-Dufresne, Rachel Mikanagu, Ashley Savard-Lamotte, Patrick Cloos, Valéry Ridde, Kate Zinszer
Résumé
Au Canada et dans le monde, la pandémie de Covid-19 a augmenté les inégalités sociales de santé (ISS), aggravant la vulnérabilité de certains groupes de populations. Le suivi des contacts est une intervention fondamentale des programmes de prévention et de contrôle de la Covid-19. L’objectif de cette étude était de décrire si et comment les ISS ont été prises en compte lors de la formulation de l’intervention de suivi des contacts pour la Covid-19 à Montréal. Une étude qualitative a été menée à Montréal, sur la base d’un cadre conceptuel décrivant la prise en compte des ISS dans la formulation des interventions et des politiques. Des entrevues ont été réalisées avec 16 praticien·ne·s de la santé publique. Selon les participant·e·s, les ISS n’ont pas été initialement prises en compte lors de la formulation de l’intervention de suivi des contrats à Montréal. Les professionnel·le·s de santé publique ont déploré le manque de volonté du ministère de la Santé d’intégrer les ISS dans la réponse de santé publique. Toutefois, des adaptations ont été progressivement apportées pour mieux répondre aux besoins des populations vulnérables. À l’avenir, les décideurs et décideuses doivent mieux prendre en compte les ISS pour que les interventions ne les aggravent pas.[1]
Mots-clés : Covid-19, inégalités sociales de santé, santé publique, suivi des contacts, Montréal
Introduction
Au Québec, on comptait plus de 1 346 000 cas de Covid-19 en date du 28 mai 2023. Le premier cas a été déclaré le 27 février 2020, et le gouvernement provincial a déclaré la fermeture de tous les services non essentiels à partir du 24 mars 2020. Avec plus de 1 700 000 habitant·e·s, Montréal, la plus grande ville du Québec, est devenue la ville la plus touchée de la province. À Montréal, la Covid-19 et ses mesures de santé publique associées ont eu un impact différencié sur les communautés marginalisées, comparativement à la population générale (Cambon et al. 2021).
Les inégalités sociales de santé (ISS) peuvent être définies comme des variations de la santé qui sont « systématiques, socialement produites (et donc modifiables) et injustes » (Whitehead & Dahlgren 2006). Les ISS ont fait l’objet de nombreuses études en santé publique, mais il reste encore beaucoup à faire, notamment en ce qui concerne l’approche la plus appropriée pour les réduire. Geoffrey Rose (2001) a suggéré le recours à l’approche populationnelle pour les interventions de santé publique, où l’on cible l’ensemble de la population et non seulement les individus jugés à haut risque pour des problèmes de santé particuliers. Cette approche repose sur le principe que le contrôle des déterminants d’une maladie pour l’ensemble de la population modifierait la distribution du risque, de telle sorte que l’incidence de la maladie au sein de la population globale serait réduite. Cependant, Frohlich & Potvin (2008) ont soutenu que l’approche populationnelle a le potentiel d’augmenter les ISS en touchant principalement les groupes les plus privilégiés. Elles affirment qu’une approche axée sur la vulnérabilité sociale serait complémentaire de l’approche populationnelle, et que l’approche de Rose, à elle seule, n’aborde pas les mécanismes qui conduisent à des distributions différentes des risques au sein des différents groupes sociaux. Au contraire, l’approche sur les populations vulnérables cible les causes fondamentales qui créent la vulnérabilité au sein de certains sous-groupes de population (par exemple, les personnes ayant un statut socio-économique faible). Par conséquent, l’approche envers les populations vulnérables réduirait les ISS entre les groupes vulnérables et les groupes privilégiés (Frohlich & Potvin 2008). D’autres auteur·rice·s suggèrent d’adopter le principe de l’universalisme proportionné pour réduire les ISS, une approche qui stipule que les interventions doivent être universelles, mais que leur échelle et leur intensité doivent être adaptées aux groupes les plus mal desservis (Francis-Oliviero et al. 2020). Enfin, la phase de formulation d’une intervention de santé publique est une phase cruciale pour prendre en compte les ISS, car il est peu probable que les ISS diminuent si l’intervention n’a pas été conçue intentionnellement pour le faire (Potvin et al. 2008).
Le suivi des contacts est une intervention de santé publique essentielle pour les maladies infectieuses qui se transmettent de personne à personne, comme le SRAS-CoV-2. Le but est d’identifier, d’évaluer et de prendre en charge les personnes qui ont été exposées afin de prévenir la transmission ultérieure. Le suivi des contacts consiste à informer les personnes qu’elles ont pu être exposées à un cas confirmé de Covid-19, à les aider à se faire dépister, à identifier leurs contacts et estimer le risque d’exposition, et à leur communiquer des informations sur les mesures d’isolement si nécessaire. Considérant que les résultats de santé à la suite de la Covid-19 ont été aggravées par les ISS (Cambon et al. 2021), les interventions de santé publique doivent s’efforcer de maximiser les chances de prévenir la transmission, en particulier au sein des populations marginalisées. L’objectif de notre étude était d’explorer comment les ISS ont été prises en compte lors de la formulation de l’intervention de suivi des contacts à Montréal pendant les première et deuxième vagues de la pandémie de Covid-19.
Le contexte québécois
Le système de santé de la province de Québec est régi par le ministère provincial de la Santé et des Services sociaux, qui est responsable de 22 régions administratives. Les activités de santé publique font partie d’un programme de prestations de services à l’échelle de la province, réparti entre chaque région administrative par l’intermédiaire d’une Direction Régionale de la Santé Publique (DRSP). À Montréal, la DRSP réalise le suivi des contacts dans le cadre de son mandat de contrôle des maladies transmissibles. Pour la Covid-19, les activités de suivi des contacts dépendaient du niveau de risque du contact en question : i) surveillance active des contacts par téléphone ou par courriel pendant une période maximale de 14 jours, ou ii) autosurveillance des contacts avec supervision de la santé publique par courriel quotidien (questionnaire axé sur l’évaluation des symptômes).
Méthodes
Nous avons réalisé une étude qualitative descriptive à Montréal, au Québec, en automne 2020. Elle s’appuie sur un cadre conceptuel qui a été conçu par l’équipe de recherche à partir de trois outils analytiques proposés par d’autres auteur·rice·s (Guichard et al. 2019; Howlett 2019; Pineault & Daveluy 1995) pour permettre une analyse holistique de la prise en compte des ISS dans la formulation de l’intervention. Ce cadre conceptuel comprend quatre aspects : i) les perceptions des ISS, ii) les approches pour aborder les ISS, iii) la collaboration intersectorielle et iv) la capacité d’adaptation. Le guide d’entretien a été construit à partir de ce cadre conceptuel. Le cadre a également été utilisé pour l’analyse des données.
La collecte des données s’est déroulée au sein de la DRSP de Montréal, au Québec, et a consisté en des entretiens semi-structurés avec des professionnel·le·s de la santé publique. Les participant·e·s étaient ou avaient été impliqués dans la formulation, la mise en œuvre ou l’adaptation de l’intervention de suivi des contacts. Tout d’abord, une liste restreinte de participant·e·s potentiel·le·s a été créée à partir du réseau professionnel de l’équipe de recherche, puis ces personnes recrutées ont été invitées à identifier d’autres participant·e·s potentiel·le·s dans leur milieu de travail. Les entretiens semi-structurés ont été menés entre novembre 2020 et février 2021 sur Zoom, en français. L’analyse de données a été réalisée à l’aide du cadre conceptuel et a été révisée par plusieurs membres de l’équipe.
Résultats
Nous avons recruté 16 participant·e·s. Tou·te·s les participant·e·s sont des professionnel·le·s de la santé publique et ont été impliqué·e·s dans l’intervention de suivi des contacts pour la Covid-19, soit dans sa formulation (n = 2), sa mise en œuvre (n = 4) ou son adaptation (n = 10). Les participant·e·s travaillent dans différents départements de santé publique, tels que la promotion de la santé (n = 1), l’environnement urbain (n = 2), la santé au travail (n = 3) et la prévention des maladies infectieuses (n = 10). Leur expérience professionnelle variait entre moins d’un an (n = 6), entre un et deux ans (n = 3) ou plus de deux ans (n = 7). Les participant·e·s avaient des formations diverses, telles qu’un diplôme de médecine (n = 4), un diplôme de sciences infirmières (n = 5), un diplôme de santé publique (n = 3) ou autres (n = 4) (par exemple, l’anthropologie). Nous avons mené 16 entretiens semi-structurés. Les catégories de résultats découlent des quatre catégories principales du cadre conceptuel.
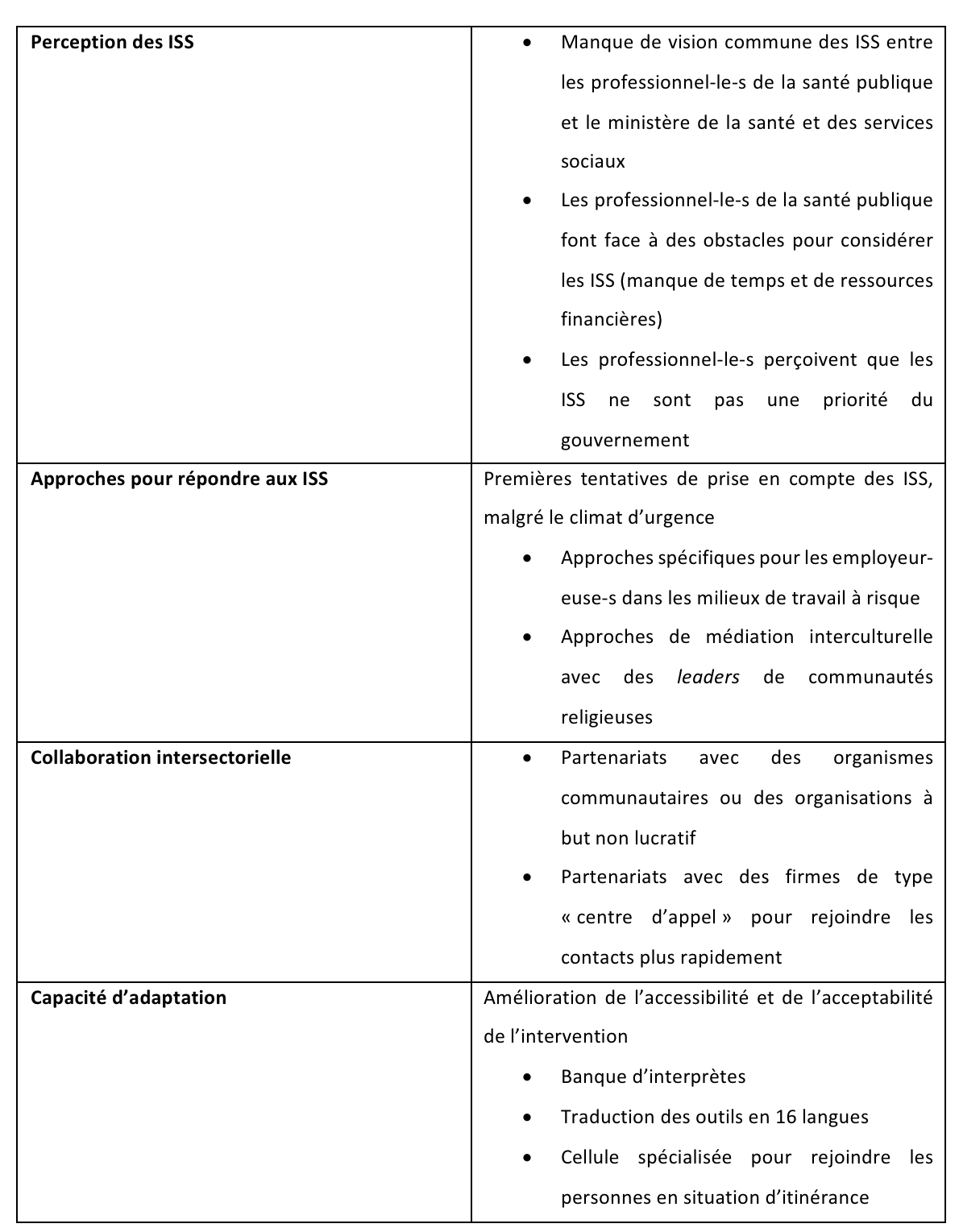
Perceptions des ISS : le manque de vision commune entre les professionnel·le·s de la santé publique et le gouvernement
Selon les participant·e·s, le concept d’ISS est bien compris au sein de la DRSP de Montréal. Les participant·e·s ont expliqué s’être engagé·e·s à s’attaquer aux ISS, que ce soit en période de Covid-19 ou non. Cependant, pendant la pandémie, les participant·e·s ont souvent été confronté·e·s à des obstacles pour intégrer les réponses aux ISS dans l’intervention de suivi des contacts pour la Covid-19, en raison du temps limité pour concevoir l’intervention et du manque de ressources financières.
Donc les concepts d’inégalités sociales oui la théorie je pense qu’il y a des gens dans la santé publique […] qui connaissent bien ce sujet-là, mais on était pas rendu au point où toutes les équipes […] et surtout en maladies infectieuses où on c’était fait quand même couper des budgets donc euh ce qu’on avait c’étaient des enquêteur·rice·s pour faire le strict minimum, et donc […] d’avoir le temps d’intégrer des concepts d’ISS, en pratique on n’était pas rendu là. (Participant·e n°4)
Les travailleur·euse·s de la santé publique ont expliqué à quel point les ISS étaient un enjeu important dans leur travail, mais avaient l’impression que les ISS n’étaient pas une priorité du ministère de la Santé et des Services sociaux du Québec. Selon ces participant·e·s, ce manque de vision commune des ISS a entraîné des désaccords à différentes étapes de la formulation et de la mise en œuvre de l’intervention, par exemple lors de l’élaboration des outils de collecte de données.
Ça c’est un débat qu’on a depuis le mois de mars en fait, d’ajouter les questions d’origine ethnique et de d’appartenance ethnoculturelle et de statut migratoire. Et c’est probablement maintenant qu’on va enfin les ajouter, mais le ministère [de la Santé et des Services sociaux] c’est un refus encore catégorique. (Participant·e n°1)
Pour cette personne, le manque de prise en compte des ISS et le refus de recueillir des données ethnoculturelles étaient probablement liés au programme politique du ministère de la Santé et des Services sociaux. Une autre personne participante a plaidé en faveur d’une collecte de données spécifiques sur les minorités ethniques, qui aurait été instructive selon elle pour mieux prendre en compte les ISS dans les programmes et interventions de santé publique locaux.
Avant de parler des inégalités sociales de santé, bah il faut les mesurer et donc ma préoccupation et une grande partie de mon travail ça a été de faire un plaidoyer pour ça, donc de collecter des données spécifiques sur les populations racisées. (Participant·e n°7)
Approches pour prendre en compte les ISS : premières tentatives de prise en compte des ISS dans un contexte de crise
Les participant·e·s ont unanimement mentionné ne pas avoir eu suffisamment de temps pour prendre en compte les ISS lors de la formulation de l’intervention de suivi des contacts. Les participant·e·s ont décrit l’atmosphère d’urgence et de panique qui régnait durant la première vague de la pandémie, ainsi l’intervention a été conçue le plus vite possible.
Montréal allait se retrouver avec la ville canadienne avec le plus de cas pendant la première vague, visiblement on n’était pas prêt pour ça donc, donc planification là comme j’entends cette expression-là là, « on a construit un avion pendant qu’on le volait ». […] Donc ça a été trop vite, trop vite pour qu’on soit capable d’avoir autre considération que de juste essayer d’attraper cet énorme tsunami là, puis être capable de faire le travail-là qui était demandé, soit d’appeler les cas en dedans de 24h. (Participant·e n°11)
Cependant, au fur et à mesure que les connaissances sur la situation épidémiologique s’amélioraient, les participant·e·s ont remarqué que l’intervention de suivi des contacts ne pouvait pas atteindre les groupes marginalisés, et leur approche a donc été ajustée. Par exemple, dès qu’il a été reconnu que les personnes travaillant sur certains lieux de travail présentaient un risque d’infection plus élevé que la population générale, une approche spécifique pour les employeur·euse·s a été conçue. L’objectif principal de cette adaptation de l’intervention initiale était d’aider les employeur·euse·s à identifier les contacts et de leur donner des directives en matière de prévention de la transmission du virus sur le lieu de travail.
Les participant·e·s ont expliqué que d’autres vulnérabilités structurelles ont été prises en compte par la DRSP plus tard dans la mise en œuvre de l’intervention de suivi des contacts. Par exemple, il est bien connu que les migrant·e·s et les demandeur·euse·s d’asiles sont plus vulnérables aux risques sanitaires en raison des défis à surmonter pendant la migration. Par conséquent, la DRSP a tenté d’aborder les problèmes spécifiques rencontrés par ces populations par rapport à l’intervention de suivi de contacts, tels que le manque de confiance dans les institutions gouvernementales.
Souvent il y a un cas, il va dire « bien je ne peux pas te dire c’est qui mon contact, parce que la personne elle est ici illégalement », et là bien selon la loi la personne doit déclarer, mais là la personne ne voulait pas parce qu’elle a peur que cette personne-là si elle déclare, bien elle peut être déportée ou avoir des problèmes juridiques. Alors ça aussi c’est quelque chose qu’on a mis beaucoup d’énergie à rassurer l’entourage, la famille pour dire […] « on est là pour vraiment aider » […]. Je pense que quand les personnes qui n’ont pas l’information pensent que quand ils sont devenus des contacts-là, c’est comme la police, mais nous on essaie de dire « non, non, on veut que vous ne transmettiez pas votre virus ». (Participant·e n°15)
En outre, les participant·e·s ont expliqué que la DRSP a également adapté le suivi des contacts pour mieux rejoindre les minorités « ethniques ». L’intervention n’est pas nécessairement accessible ou acceptable pour toutes les communautés en raison des barrières structurelles auxquelles elles sont généralement confrontées (par exemple, le racisme, la xénophobie) qui peuvent conduire à la peur de la stigmatisation et à la méfiance envers les institutions de santé publique.
Au sein des communautés ethnoculturelles de Montréal, […] il y a une méfiance incroyable du système de santé de tout ce qui est euh institutionnel t’sais. Moi si j’appelle quelqu’un pour dire « j’appelle la direction de santé publique » les gens ça fige, on le sent vraiment qu’il y a une méfiance envers le système. Et deuxièmement, […] il y a vraiment une peur de la stigmatisation […] ce qui fait qu’on les rejoint vraiment moins bien. (Participant·e n°1)
Par conséquent, selon les participant·e·s, une unité particulière de la DRSP, qui est responsable de l’adaptation des mesures de santé publique aux différentes communautés culturelles, a travaillé en collaboration avec les leaders des différentes communautés de Montréal pour s’assurer que les contacts étaient en mesure de se mettre en quarantaine. Par exemple, un partenariat a été établi avec les chef·fe·s des communautés religieuses pour les aider à se conformer aux mesures de santé publique, tout en tenant compte de leurs pratiques religieuses.
Ce qu’on fait également c’est de la médiation interculturelle, c’est-à-dire qu’on travaille avec des leaders de communautés religieuses pour anticiper des difficultés que les communautés pourraient avoir dans l’observance de pratiques religieuses […] Bon l’idée c’est d’anticiper avec ces communautés là encore une fois, ces difficultés-là et de mettre en en place des mécanismes de médiation interculturelle c’est-à-dire de regarder est-ce qu’il y a des points de convergence, on pourrait d’un côté arriver à une solution satisfaisante pour les communautés d’autre part en respect ou une adaptation des mesures de santé publique. (Participant·e n°7)
Collaboration intersectorielle : création de partenariats en dehors du secteur de la santé publique
Plusieurs partenariats avec des organisations de secteurs extérieurs au secteur de la santé publique ont été développés au fur et à mesure de la mise en œuvre de l’intervention de suivi des contacts. Par exemple, les organismes communautaires de Montréal ont travaillé en collaboration avec la DRSP pour offrir un soutien aux contacts qui devaient s’isoler. Les organismes communautaires n’ont pas participé à la formulation de l’intervention de suivi des contacts, mais on a toutefois demandé leur soutien lorsqu’il est devenu évident que certaines communautés ne pourraient pas répondre à leurs besoins quotidiens de base pendant le confinement.
Je pense qu’à la première vague, il y avait beaucoup de personnes ainées qui décédaient puis hospitalisées et tout ça, alors à la 2ème vague, même avant la 2ème vague il y avait déjà [une préoccupation comme] « bon si ça arrive là il faut, comment qu’on les aide les personnes contacts ainées? » Alors là présentement il y a une offre de services de la Croix-Rouge qui permettent de soutenir ou même trouver un hébergement pour les personnes ainées pour qu’elles ne soient pas toutes seules à la maison, ou il y a quelqu’un qui peut faire les repas. Alors aujourd’hui, il y a des services. (Participant·e n°15)
À partir du mois de juillet 2020, d’autres partenaires ont été mandatés par le ministère de la Santé et des Services sociaux pour soutenir la DRSP dans le suivi des contacts, étant donné le nombre accru de contacts. Ces partenaires comprenaient des entreprises privées, comme des centres d’appels, sans aucune connaissance en matière de santé publique ou en ce qui concerne les ISS. Selon les participant·es, l’établissement de partenariats avec ces entreprises privées a entraîné une perte de temps dans le suivi des contacts, ce qui a pu limiter le succès de l’intervention.
Capacité d’adaptation : efforts accrus pour améliorer l’accessibilité et l’acceptabilité
Rapidement après le début du suivi des contacts pour la Covid-19, selon les participant·e·s, il est apparu clairement que certains déterminants sociaux de la santé (par exemple, les mauvaises conditions de logement et le travail précaire), et certaines caractéristiques sociodémographiques (par exemple, la pauvreté et le statut migratoire), étaient susceptibles de limiter considérablement l’acceptabilité de l’intervention.
En fonction de leurs conditions de vie, leurs conditions de travail qui sont liés aux inégalités sociales de, de santé là, on a remarqué qu’il y avait plusieurs communautés, plusieurs personnes qui ne voulaient pas avoir de lien avec la santé publique de part souvent leur statut migratoire, leurs rapports avec le gouvernement qui était souvent représenté par la police. (Participant·e n°9)
Selon les participant·e·s, pour augmenter l’accessibilité de l’intervention, certaines adaptations ont été nécessaires après sa mise en œuvre initiale. Par exemple, lorsque la première vague a commencé, les directives d’isolement n’étaient disponibles qu’en français et en anglais. Cette limitation a été corrigée avec des traductions disponibles en 16 langues.
Je peux vous dire honnêtement que cette planification-là, même si elle était bonne pour assurer un suivi quotidien de contacts, et d’un large nombre de contacts, il a été fait sans penser aux inégalités sociales. Le langage, on a beaucoup tenté de le simplifier donc il était disponible en français et en anglais, dans un langage assez simple mais on n’est pas allé au-delà dans d’autres langues. (Participant·e n°4)
Les participant·e·s ont décrit d’autres adaptations qui ont été faites pour répondre aux besoins particuliers de certaines populations marginalisées, comme les personnes en situation d’itinérance. Par exemple, une collaboration avec des organismes communautaires pour trouver les moyens les plus appropriés de rejoindre les personnes sans-abri qui ne possédaient pas de téléphone cellulaire. Au moment de l’étude, l’intervention de dépistage des contacts était encore en cours de modification.
Les adaptations sont vraiment venues je vous dirais à la fin de la première vague, puis même là jusqu’à présent on aurait voulu pouvoir adapter le questionnaire à cet effet là mais on n’a pas pu l’adapter, mais on s’est doté d’une banque d’interprètes qui est capable de venir rapidement nous soutenir dans des langues; on a mis en place une cellule qui s’occupe de toute l’itinérance; puis les travailleur·euse·s de la santé on est en train encore en train de de le travailler pour essayer de voir comment qu’on peut soutenir ces personnes-là qui justement travaillent à plusieurs endroits puis sont un statut précaire ici à Montréal donc ça c’est quelque chose qu’on travaille. (Participant·e n°11)
Discussion
Les ISS n’ont pas été initialement prises en compte dans la formulation de l’intervention de suivi des contacts pour la Covid-19 à Montréal. Malgré la volonté et les compétences des praticien·ne·s de santé publique pour aborder les ISS, il y avait des obstacles majeurs à la formulation d’une intervention équitable, comme le manque de soutien du gouvernement provincial pour la collecte de données spécifiques sur les groupes et les individus des minorités ethniques. De plus, l’intervention a été initialement conçue dans un contexte d’urgence, et les participant·e·s ont estimé manquer de ressources (par exemple, de temps, de budget) pour intégrer les ISS dans la formulation de l’intervention, ou pour collaborer dès le départ avec des partenaires communautaires extérieurs au secteur de la santé. Cependant, certaines adaptations ont été progressivement mises en œuvre pour améliorer l’accessibilité et la portée de l’intervention. Ces adaptations avaient pour but de mieux répondre aux besoins des populations marginalisées.
La collecte de données « ethniques » est essentielle pour permettre une compréhension éclairée de l’état de santé des groupes ethniques et racialisés, ce qui peut donner lieu à des interventions plus équitables. Par exemple, la ville de Toronto a créé une base de données accessible au public sur le nombre de cas de Covid-19, avec des références croisées avec les quartiers, la proportion d’immigrants et le statut de minorité visible (City of Toronto 2021). Ces données agrégées au niveau de la communauté ont montré que les quartiers de Toronto ayant le plus grand nombre de cas de Covid-19, avaient la plus grande population de minorités visibles et avaient un pourcentage plus élevé de minorités visibles (Formuli & Rahman 2020). De telles données peuvent être utilisées pour concevoir et mettre en œuvre des interventions de santé publique équitables, en allouant la majorité des ressources aux communautés qui en ont le plus besoin (Ahmed et al. 2021).
Au Québec, le budget de la santé publique a été réduit de 33% en 2015. En 2019, le Québec n’a consacré que 2,2% de toutes les dépenses de santé à la santé publique, soit le montant le plus faible de toutes les provinces et territoires du Canada (Strumpf 2020). Le manque de ressources, notamment en période de crise, ne permet pas aux autorités de santé publique de disposer d’un soutien suffisant pour faire face efficacement à un défi sanitaire majeur tel qu’une pandémie (Maani & Galea 2020). Un budget suffisant doit être alloué aux autorités de santé publique pour assurer l’impact de leurs actions et renforcer les quatre fonctions essentielles de la santé publique, c’est-à-dire la surveillance épidémiologique, la prévention des maladies, la promotion et la protection de la santé (Denis et al. 2020).
Le manque de ressources à Montréal a également eu des répercussions sur la collaboration des partenaires lors de la mise en œuvre des mesures du Covid-19. Comme nos résultats le suggèrent, les collaborations intersectorielles n’ont été établies qu’après la mise en œuvre de l’intervention de dépistage des contacts; les partenaires en dehors du secteur de la santé n’ont pas été impliqués dans la formulation de l’intervention de suivi des contacts. Il est important de noter que les partenaires, comme les organismes communautaires, peuvent avoir un impact important en aidant les personnes marginalisées à suivre les directives d’auto-isolement (Gautier et al. 2021). Par exemple, à Montréal, les organismes communautaires ont joué un rôle important dans le soutien aux migrant·e·s marginalisé·e·s, en fournissant des informations sur la Covid-19 et en donnant accès à des banques alimentaires et à un soutien psychosocial (Gautier et al. 2021). Il est crucial d’envisager l’inclusion et la participation des populations marginalisées dans la réponse de santé publique, par le biais de partenariats avec la société civile, car elles peuvent sensibiliser aux ISS et favoriser l’engagement de la communauté dans la réponse de santé publique (Rajan et al. 2020).
Conclusion
Cette étude montre qu’en dépit de la pandémie de Covid-19 qui a exacerbé les ISS, ces dernières n’ont pas été initialement prises en compte dans la formulation de l’intervention de suivi des contacts à Montréal. Des adaptations ont été apportées progressivement après la mise en œuvre de l’intervention afin d’accroître son acceptabilité et son accessibilité pour les groupes dont la vulnérabilité avait augmenté du fait de la pandémie. Les acteur·rice·s qui conçoivent les interventions de suivi des contacts, ainsi que d’autres interventions de prévention et de contrôle, doivent activement prendre en compte les ISS dès le début de la formulation de ces interventions. Sur la base de nos résultats, nous recommandons que le ministère de la Santé et des Services sociaux du Québec prenne des mesures pour développer une vision claire et commune des ISS au sein du système de santé (par exemple, en offrant une formation sur les ISS à tou·te·s les professionnel·le·s de la santé publique). Nous recommandons également que des données sur les caractéristiques sociodémographiques (y compris la race, l’origine ethnique, le lieu de naissance et le statut d’immigration) soient recueillies par les acteur·rice·s de santé publique lors de l’évaluation des interventions, car cela permettrait d’évaluer la capacité de celles-ci à lutter contre les ISS. Enfin, nous recommandons que le secteur de la santé publique développe et entretienne des partenariats authentiques (en développant un lien de confiance et en maintenant des lignes de communication en tout temps) avec des acteur·rice·s extérieur·e·s au secteur de la santé, tels que les organismes communautaires, qui jouent un rôle essentiel dans l’amélioration de l’inclusion des populations marginalisées dans la réponse de santé publique.
Références
Ahmed, Ranie, Omer Jamal, Waleed Ishak, Kiran Nabi, et Nida Mustafa. 2021. “Racial Equity in the Fight against COVID-19: A Qualitative Study Examining the Importance of Collecting Race-Based Data in the Canadian Context.” Tropical Diseases, Travel Medicine and Vaccines 7(1): 15. https://doi.org/10.1186/s40794-021-00138-2.
Cambon, Linda, Henri Bergeron, Patrick Castel, Valéry Ridde, et François Alla. 2021. “When the Worldwide Response to the COVID-19 Pandemic Is Done without Health Promotion.” Global Health Promotion 28(2): 3–6. https://doi.org/10.1177/17579759211015129.
City of Toronto. 2021. “COVID-19: Neighbourhood Maps.” City of Toronto. Toronto, Ontario, Canada. June 1, 2021. https://www.toronto.ca/.
Denis, Jean-Louis, Louise Potvin, Jean Rochon, Pierre Fournier, et Lise Gauvin. 2020. “On Redesigning Public Health in Québec: Lessons Learned from the Pandemic.” Canadian Journal of Public Health 111(6): 912–20. https://doi.org/10.17269/s41997-020-00419-x.
Formuli, Fatima, et Nisa Rahman. 2020. “Race and Income Disparities Explain Why COVID-19 Rates Are Highest among Three Toronto Neighbourhoods.” Preprint, November, 1–15.
Francis-Oliviero, Florence, Linda Cambon, Jérôme Wittwer, Michael Marmot, et François Alla. 2020. “Theoretical and Practical Challenges of Proportionate Universalism: A Review.” Revista Panamericana De Salud Publica = Pan American Journal of Public Health 44: e110. https://doi.org/10.26633/RPSP.2020.110.
Frohlich, Katherine L., et Louise Potvin. 2008. “Transcending the Known in Public Health Practice.” American Journal of Public Health 98(2): 216–21. https://doi.org/10.2105/AJPH.2007.114777.
Gautier, Lara, Juan-Diego Poveda, Stéphanie Nguengang Wakap, Magali Bouchon, et Amélie Quesnel-Vallée. 2021. “Adapting Care Provision and Advocating for Unprotected Unaccompanied Minors in Paris in the Context of COVID-19.” Global Health Promotion 28(1): 75–78. https://doi.org/10.1177/1757975920984193.
Guichard, Anne, Émilie Tardieu, Kareen Nour, Ginette Lafontaine, et Valéry Ridde. 2019. “Adapting a Health Equity Tool to Meet Professional Needs (Québec, Canada).” Health Promotion International 34(6): e71–83. https://doi.org/10.1093/heapro/day047.
Howlett, Michael. 2019. Designing Public Policies: Principles and Instruments. Routledge.
Maani, Nason, et Sandro Galea. 2020. “COVID‐19 and Underinvestment in the Public Health Infrastructure of the United States.” The Milbank Quarterly 98(2): 250–59. https://doi.org/10.1111/1468-0009.12463.
Pineault, Raynald, et Carole Daveluy. 1995. La planification de la santé: concepts, méthodes, stratégies. Éditions JFD.
Potvin, Louise, Valéry Ridde, et Pascale Mantoura. 2008. “Évaluer l’équité en promotion de la santé.” In Les inégalités sociales de santé au Québec, 355–78. Paramètres. Montréal: Les Presses de l’Université de Montréal.
Rajan, Dheepa, Kira Koch, Katja Rohrer, Csongor Bajnoczki, Anna Socha, Maike Voss, Marjolaine Nicod, Valery Ridde, et Justin Koonin. 2020. “Governance of the Covid-19 Response: A Call for More Inclusive and Transparent Decision-Making.” BMJ Global Health 5(5): e002655. https://doi.org/10.1136/bmjgh-2020-002655.
Rose, Geoffrey. 2001. “Sick Individuals and Sick Populations.” International Journal of Epidemiology 30(3): 427–32. https://doi.org/10.1093/ije/30.3.427.
Strumpf, Erin. 2020. “Aspects financiers et réinvestissements en santé publique.” La santé au cœur de la relance économique. CIRANO. https://cirano.qc.ca/files/publications/2020PR-01.pdf.
Whitehead, Margaret, et Göran Dahlgren. 2006. “Concepts and Principles for Tackling Social Inequities in Health: Levelling up Part 1.” World Health Organization Europe.
- Ce chapitre est une traduction adaptée de l’article de Beaujoin, Camille, Lara Gautier, Marie-Catherine Gagnon-Dufresne, Rachel Mikanagu, Ashley Savard-Lamothe, Patrick Cloos, Valéry Ridde, et Kate Zinszer. 2023. “‘It Felt like Building a Plane While in Flight’: The Consideration of Social Inequalities in the Design and Planning of a Contact-Tracing Intervention for COVID-19 in Montreal, Quebec.” Canadian Journal of Public Health 114(3): 346–57. https://doi.org/10.17269/s41997-023-00759-4. ↵

