13. Les innovations dans la prestation des services de santé pendant la pandémie de Covid-19 au Brésil, au Canada et au Japon
Ayako Honda, Sydia Rosana de Araújo Oliveira, Valéry Ridde, Kate Zinszer, Lara Gautier
Résumé
L’innovation peut permettre aux établissements de santé de s’adapter et de se transformer face aux défis causés par des chocs sanitaires. En s’appuyant sur les résultats d’études de cas menées au Brésil, au Canada et au Japon, ce chapitre décrit des innovations introduites par quatre hôpitaux en réponse aux défis causés par la pandémie de Covid-19. Ces hôpitaux ont entrepris des changements innovants dans la prestation de services, les processus, la structure organisationnelle et la politique opérationnelle des hôpitaux. Les besoins et l’urgence engendrés par la pandémie de Covid-19 ont été les moteurs de l’innovation. Si une innovation répondait aux besoins perçus des hôpitaux et du personnel et fournissait un avantage opérationnel, un certain niveau de complexité dans la mise en œuvre de cette innovation semblait acceptable pour le personnel. Les résultats de l’étude suggèrent que pour que les hôpitaux créent et mettent en œuvre des innovations en réponse aux chocs sanitaires, ils doivent : avoir des structures organisationnelles adaptatives et flexibles, construire et maintenir des systèmes de communication fonctionnels, disposer d’un leadership engagé, veiller à ce que tout le personnel hospitalier partage une compréhension des missions organisationnelles et professionnelles de l’hôpital, et promouvoir l’utilisation des réseaux sociaux qui facilitent la mise en œuvre de nouvelles idées.[1]
Mots-clés : Covid-19, prestation de services de soins de santé, hôpital, innovation, résilience
Abstract
Innovation by health service organizations can enable adaptation to and transformation of challenges caused by health shocks. Drawing on results from case studies in Brazil, Canada, and Japan, this study looked at innovations the study hospitals introduced in response to challenges caused by COVID-19 to identify: 1) attributes of the innovations that make them conducive to adoption; and 2) organizational factors that facilitate the creation and implementation of innovative health care approaches during health system shocks. Qualitative information was gathered using key informant interviews, participatory observations at the study hospitals and a review of relevant documentation. A thematic approach was used for analysis, and a cross-country comparison framework was prepared to synthesize findings from the case studies in the three countries. In response to the disruptions caused by COVID-19, the study hospitals undertook innovative changes in services, processes, organizational structures, and operational policy. The driving force behind the innovations was the need and urgency generated by the unprecedented nature of the pandemic. With COVID-19, if an innovation met the perceived needs of hospitals and provided an operational advantage, some level of complexity in the implementation appeared to be acceptable. The study findings suggest that for hospitals to create and implement innovations in response to health shocks, they need to: have adaptive and flexible organizational structures; build and maintain functioning communication systems; have committed leadership; ensure all staff share an understanding of hospital organizational and professional missions; and establish social networks that facilitate the creation and implementation of new ideas.
Keywords: COVID-19, health care service delivery, hospital, innovation, resilience
Resumo
A inovação pode permitir que as instalações de saúde se adaptem e se transformem face aos desafios causados pelos choques na saúde. Com base nos resultados de estudos de caso realizados no Brasil, Canadá e Japão, este capítulo descreve inovações introduzidas por quatro hospitais em resposta aos desafios causados pela pandemia da Covid-19.
Estes hospitais empreenderam mudanças ino-va-do-ras na prestação de serviços, nos processos, na estrutura organizacional e na política de funcionamento hospitalar. As necessidades e a urgência criadas pela pandemia da Covid-19 têm sido a força motriz da inovação. Se uma inovação atendesse às necessidades percebidas dos hospitais e pessoal e proporcionasse um benefício operacional, algum nível de complexidade na implementação dessa inovação parecia aceitável para o pessoal. Os resultados do estudo sugerem que para os hospitais criarem e implementarem inovações em resposta a choques de saúde, devem: ter estruturas organizacionais adaptáveis e flexíveis, construir e manter sistemas de comunicação funcionais, ter liderança comprometida, garantir que todos os funcionários do hospital compartilhem uma compreensão das missões organizacionais e profissionais do hospital e promover o uso de redes sociais que facilitem a implementação de novas ideias.
Palavras-chave: COVID-19, prestação de serviços de saúde, hospital, inovação, resiliência
Introduction
La pandémie de Covid-19 a causé d’importantes perturbations dans la prestation des services de santé dans les hôpitaux des pays du monde entier. Dès les premiers stades de la pandémie, la crise a exercé une pression énorme sur les hôpitaux qui étaient tenus de planifier et de gérer la prestation de soins de santé en réponse à l’augmentation rapide des infections au virus SRAS-CoV-2, tout en instaurant des mesures pour prévenir les infections nosocomiales et en continuant à fournir des services de soins de routine (Webb et al. 2021; Berger et al. 2022). Une étude multi-pays qui a analysé la résilience des hôpitaux pendant les premiers stades de la pandémie de Covid-19 a révélé que les hôpitaux de l’étude ont introduit des innovations – c’est-à-dire un nouvel ensemble de comportements, de routines et de processus (Greenhalgh et al. 2004) – qui les ont aidés à s’adapter et à transformer les structures et les processus pour faire face aux perturbations causées par la pandémie de Covid-19, permettant aux hôpitaux de fournir des services de soins de santé liés à la Covid-19 tout en fournissant des services de santé limités non liés à la Covid-19 (Ridde et al. 2021).
Bien que rarement examinée dans les études sur la résilience des systèmes de santé, l’innovation peut influer sur la résilience des structures de santé faisant face à des chocs. En effet, de nouvelles approches et pratiques peuvent aider ces structures à apporter des changements progressifs (adaptation) et/ou des changements systémiques (transformation) durables pour répondre aux défis causés par des chocs sanitaires (Lyng et al. 2021; Gilson et al. 2020). Alors que diverses théories de l’innovation examinent la façon dont les innovations sont créées, adoptées et mises en œuvre, moins d’attention a été accordée aux facteurs organisationnels propices à la création et à la mise en œuvre des innovations (IRISS 2012). En supposant que, pour diverses raisons, les hôpitaux ne mettent pas en œuvre toutes leurs idées novatrices (Simmons, Fajans et Ghiron 2007; Greenhalgh et al. 2017), le présent chapitre s’appuie sur les résultats d’études de cas menées au Brésil, au Canada et au Japon pour identifier les facteurs organisationnels qui facilitent la création et la mise en œuvre d’approches novatrices en matière de soins de santé en période de crise ou d’urgence sanitaire. Étant donné que les caractéristiques d’une innovation peuvent influencer son adoption et sa mise en œuvre (Greenhalgh et al. 2004), l’analyse examine également les attributs des innovations qui les rendent propices à l’adoption.
Méthodes
L’innovation dans la gestion et la prestation des services de santé est définie comme un nouvel ensemble de comportements, de routines et de processus visant à améliorer les résultats en matière de santé, l’efficacité administrative, la rentabilité ou l’expérience utilisateur, et est mise en œuvre à l’aide d’actions planifiées et coordonnées (Greenhalgh et al. 2004). Les innovations peuvent être classées comme des innovations de produits, de processus, de services, de structure organisationnelle ou de politiques (IRISS 2012).
Les attributs associés à l’adoption réussie d’une innovation comprennent (Greenhalgh et al. 2004) : 1) l’avantage relatif (clairement avantageux pour l’efficacité opérationnelle ou le rapport coût-efficacité); 2) la compatibilité (alignée avec les valeurs, les normes et les besoins perçus des adoptant·e·s visé·e·s); 3) la simplicité (perçue par les principales parties prenantes comme simple d’utilisation); 4) la testabilité (innovations que les utilisateur·rice·s visé·e·s peuvent expérimenter sur une base limitée); 5) la visibilité (bénéfices apparents aux adoptant·e·s visé·e·s); et 6) l’adaptabilité (capacité des adoptant·e·s potentiel·le·s à adapter, affiner ou modifier les innovations pour répondre à leurs propres besoins).
Les facteurs organisationnels qui peuvent être liés à la routinisation réussie des innovations comprennent (Greenhalgh et al. 2004) : 1) la structure organisationnelle (structure organisationnelle adaptative et flexible, et structures et processus qui soutiennent la prise de décision décentralisée au sein de l’organisation); 2) le leadership et la gestion (appui à la gestion de haut niveau, plaidoyer pour le processus de mise en œuvre, engagement continu à l’égard du processus); 3) les ressources humaines (y compris la motivation, la capacité et la compétence des professionnel·le·s); 4) le financement (financement dédié et soutenu pour la mise en œuvre); 5) le système de communication intra-organisationnelle (communication efficace au-delà des frontières structurelles au sein d’une organisation); 6) les réseaux inter-organisations (particulièrement importants pour les innovations aux exigences plus complexes); 7) les processus de retour d’information (informations précises et en temps utile sur l’impact de la mise en œuvre); et 8) l’adaptation/la réinvention (adaptation de l’innovation au contexte local).
Le cadre conceptuel de l’étude a été élaboré en utilisant la définition des innovations ci-dessus citée ainsi que la liste des facteurs associés à l’adoption et à la mise en œuvre des innovations (Figure 1). L’étude examine l’utilisation d’approches innovantes pour la prestation de services de santé en réponse à la pandémie de Covid-19. Par conséquent, l’adoption et la mise en œuvre de ces approches innovantes font partie du processus dans lequel les hôpitaux ont appliqué des stratégies d’absorption, d’adaptation et de transformation pour surmonter les perturbations causées par la pandémie, comme le montre la figure. Le cadre conceptuel a guidé la synthèse des résultats des études de cas par pays.
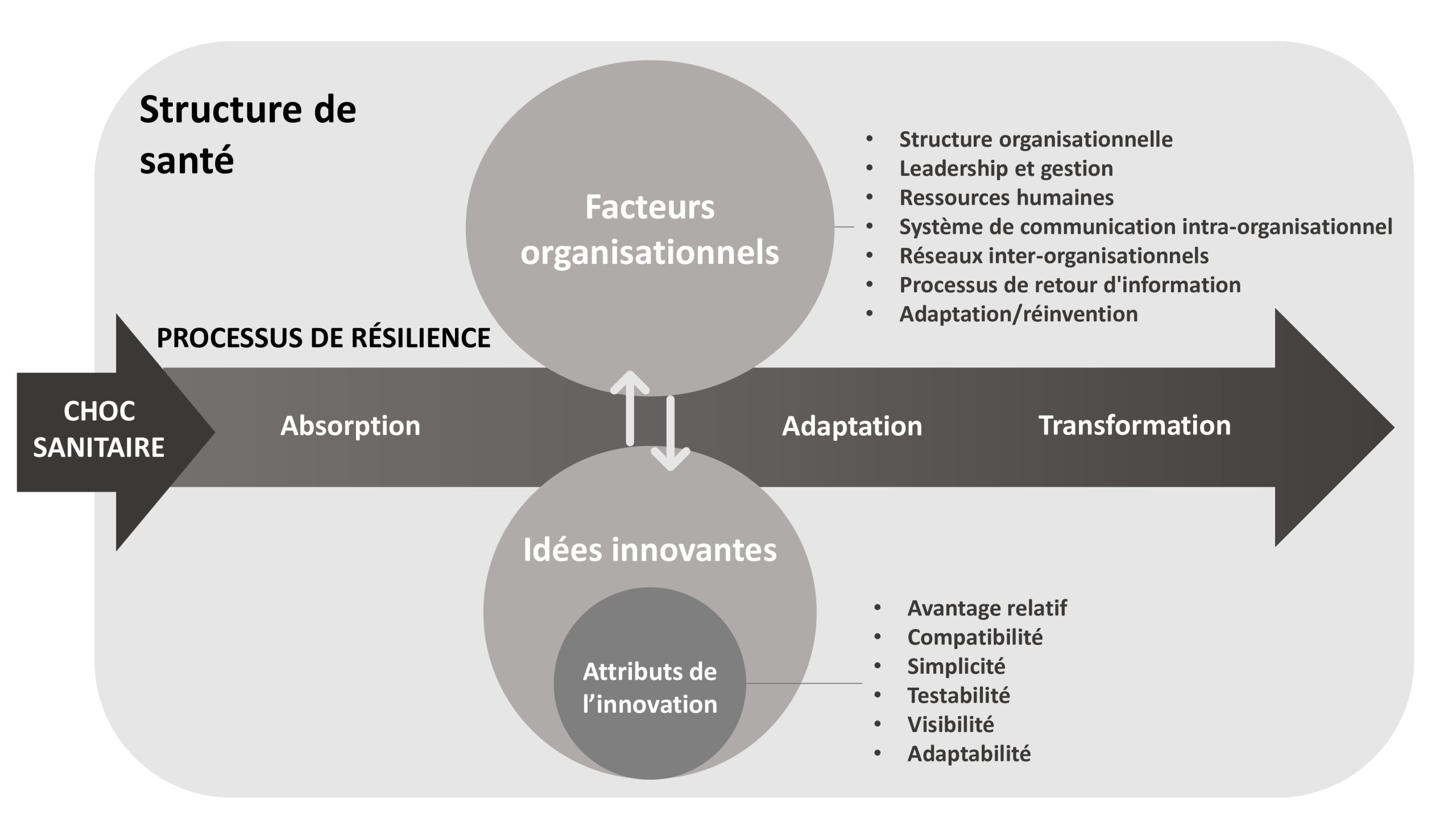
Des études de cas ont été entreprises dans quatre hôpitaux au Brésil, au Canada et au Japon dans le cadre de l’étude internationale HoSPiCOVID faisant l’objet du présent ouvrage collectif (Ridde et al. 2021). Le Tableau 1 présente les caractéristiques des quatre hôpitaux étudiés.
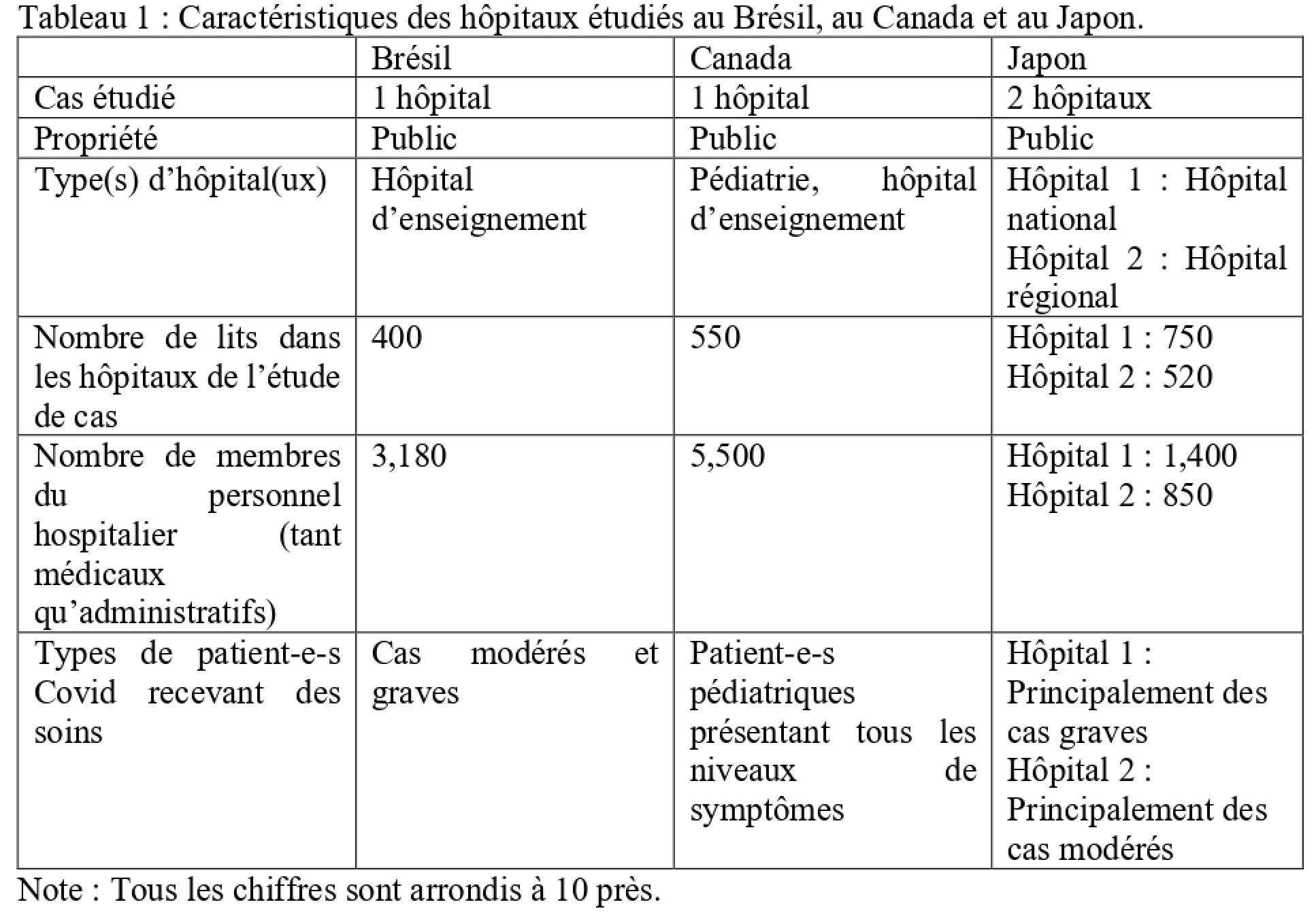
Les trois pays varient sur le plan de la distribution de la Covid-19, du type de système de santé et du contexte socio-économique. Fin novembre 2022, le Brésil avait enregistré environ 35 millions de cas confirmés de Covid-19, le Canada environ 4 millions de cas confirmés et le Japon environ 23 millions de cas confirmés (World Health Organization 2022). Le Brésil a une population de 214 millions d’habitant·e·s, le Canada de 38 millions d’habitant·e·s et le Japon de 126 millions d’habitant·e·s (World Bank 2022). Alors que les systèmes de santé de base au Brésil et au Canada sont financés par l’impôt, le système de santé japonais est largement financé par des cotisations d’assurance maladie obligatoires, qui sont subventionnées par les gouvernements central et local.
Les collectes de données des études de cas ont été effectuées entre avril et octobre 2020 au Brésil, entre juin et novembre 2020 au Canada et entre septembre et décembre 2020 au Japon. Au cours de la période d’étude au Brésil, l’absence de stratégies nationales cohérentes de lutte contre la Covid-19 a entraîné de grandes variations dans la gestion de la pandémie entre les États et les municipalités (Souza et al. 2020), et les hôpitaux ont souvent dû élaborer des mesures visant à minimiser l’impact de la pandémie en créant des protocoles et en réorganisant le travail pour gérer les afflux de patient·e·s Covid, prévenir les infections nosocomiales et promouvoir la santé (Rodrigues et Silva 2020). Au Canada, alors que le gouvernement fédéral gérait les politiques économiques et de contrôle frontalier, les gouvernements provinciaux étaient responsables des efforts de santé publique visant à contrôler l’infection au SRAS-CoV-2. Les mesures de contrôle variaient d’une province à l’autre, mais, en général, la réaction rapide des gouvernements provinciaux en matière de surveillance et de détection des cas au début de la pandémie contribuait à un nombre relativement faible de cas de Covid-19 au Canada. Cependant, dans les premiers stades de la pandémie, le Canada, et surtout la province de Québec, où l’étude de cas a été menée, a connu un taux de mortalité élevé chez les personnes âgées (Estabrooks et al. 2020), ce qui a entraîné l’adoption de mesures stratégiques pour contrôler les éclosions Covid dans les établissements de soins de longue durée (Desson et al. 2020). Au Japon, alors que le gouvernement central a introduit les mesures prévues par la loi sur les maladies infectieuses pour faciliter la prestation de soins liés à la Covid-19, les gouvernements préfectoraux ont coordonné les prestataires de soins de santé locaux afin d’augmenter le nombre de lits pour accueillir les patient·e·s atteint·e·s de Covid-19 (patient·e·s Covid) (Tokumoto et al. 2021). Au début de la pandémie, de nombreux cas impliquant des transports d’urgence avaient du mal à trouver des hôpitaux qui acceptaient des patient·e·s Covid (Hamaguchi et al. 2020). Chaque fois que le nombre de cas de Covid-19 augmentait, il y avait des problèmes de sécurisation des lits d’hôpitaux pour les patient·e·s en raison de problèmes structurels et institutionnels dans le système de santé japonais, y compris un faible nombre de médecins et d’infirmier·ière·s par lit, des taux élevés d’occupation des lits et un cadre juridique qui détermine la gouvernance du contrôle des lits pour les maladies infectieuses.
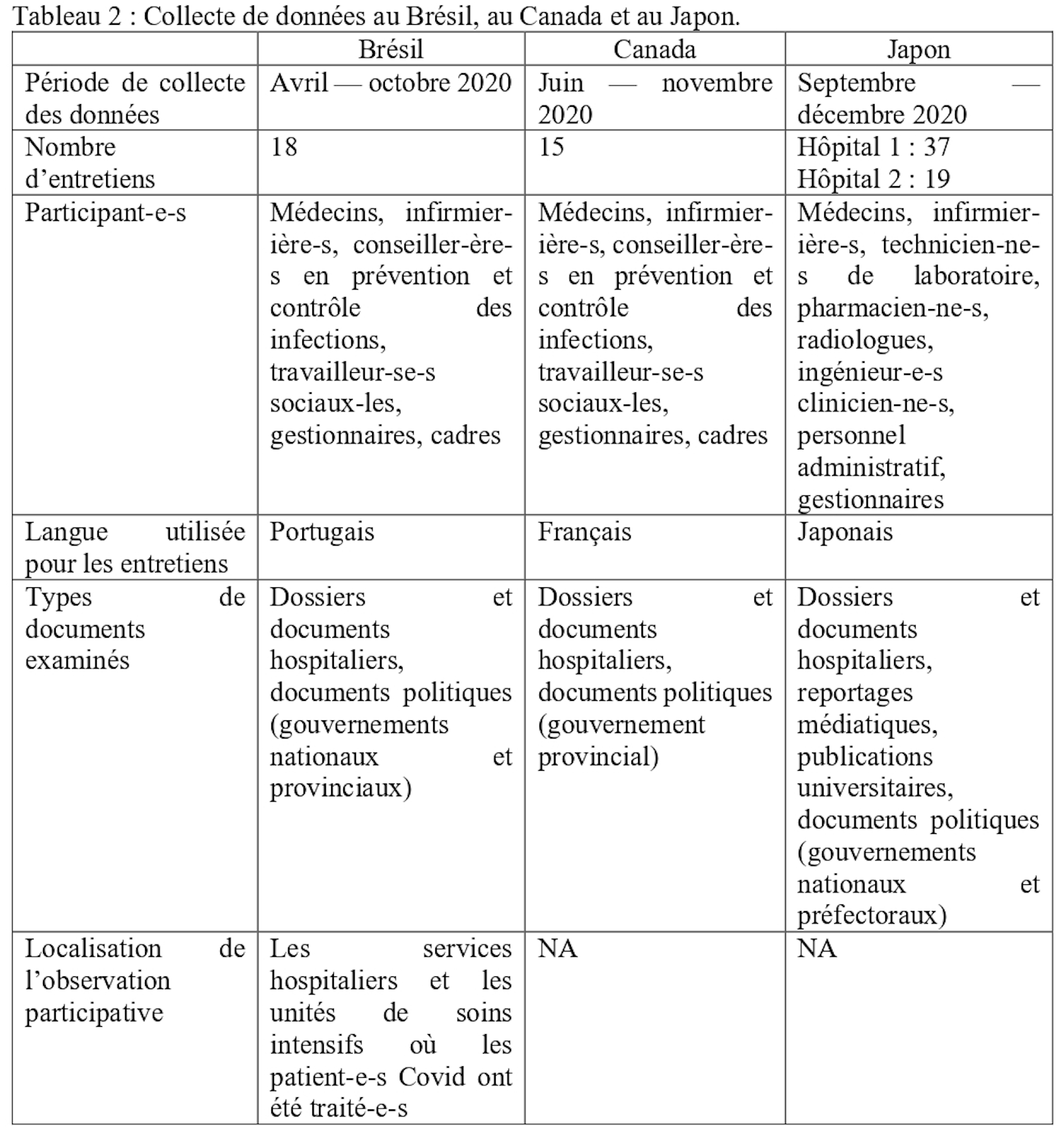
Des données qualitatives ont été recueillies à l’aide d’entretiens menés auprès d’informateur·rice·s clés, puis ont été complétées par l’examen de la documentation pertinente (ex., dossiers et documents hospitaliers, reportages médiatiques, publications universitaires, documents politiques). En outre, dans le cadre de l’étude de cas réalisée au Brésil, des observations participatives ont été effectuées dans les hôpitaux étudiés. Les entretiens avec les informateur·rice·s clés ont été réalisés à l’aide d’un questionnaire semi-structuré, basé sur le cadre conceptuel de l’étude multi-pays HoSPiCOVID (Ridde et al. 2021). Les participant·e·s aux entretiens ont été recruté·e·s parmi le personnel hospitalier, dans un éventail de catégories professionnelles, de rôles hospitaliers et de niveaux d’implication dans la prestation de services Covid. Les entretiens ont été enregistrés avec le consentement des participant·e·s et retranscrits pour l’analyse. Le Tableau 2 présente un résumé de la collecte de données menée au Brésil, au Canada et au Japon, et notamment le nombre d’entretiens, le statut des participant·e·s aux entretiens, les types de documents examinés et le lieu des observations participatives effectuées.
Résultats
Innovations dans la prestation de services de soins de santé
Le Tableau 3 décrit les principales innovations en matière de prestation de services de soins de santé identifiées dans les pays concernés par les études de cas. Les trois études de cas ont mis en évidence des innovations liées à la prestation de services, aux processus, à la structure organisationnelle et à la politique opérationnelle des hôpitaux.
En ce qui concerne l’innovation en matière de prestation de services, au Brésil, dans le but de prévenir les infections au SRAS-CoV-2, un service de communication numérique a été mis en place dans l’un des hôpitaux étudiés pour faciliter la communication entre les patient·e·s et leur famille tout en évitant les contacts directs avec les personnes infectées. Au Japon, l’« approche de la douleur totale », qui vise à améliorer la qualité de vie des patient·e·s en définissant la douleur du point de vue physique, psychologique, social et spirituel, a été utilisée dans la prise en charge des patient·e·s Covid pour faciliter l’auto-soins des patient·e·s dès la sortie de l’hôpital et pour relancer la motivation du personnel infirmier qui s’occupe des patient·e·s Covid.
L’innovation des processus a été observée au Brésil, où l’hôpital étudié a mobilisé des ressources supplémentaires pour répondre à la Covid-19 grâce à un partenariat avec des groupes communautaires qui offraient des ressources financières et un soutien en nature pour la prévention et le traitement des risques d’infection en milieu hospitalier des patient·e·s Covid (le projet ComVida). De même, l’hôpital pédiatrique du Québec a mis en place un système de partage du matériel de lutte contre les infections à l’hôpital avec tous les hôpitaux de la région afin de permettre la prestation continue de services et la lutte contre les infections à l’hôpital grâce à la redistribution de matériaux pour répondre à la demande. L’hôpital a également développé une formation en ligne sur la prévention et le contrôle des infections, qui a ensuite été diffusée dans d’autres hôpitaux de la région.
En ce qui concerne l’innovation dans la structure organisationnelle, au Japon, à l’initiative de l’un des hôpitaux étudié, un centre communautaire de dépistage et un système temporaire d’orientation des patient·e·s au niveau du district ont été mis en place pour partager et redistribuer les ressources (y compris les infrastructures, les lits et les ressources humaines) afin de permettre la fourniture de services liés à la Covid-19 dans tout le district.
Pour ce qui est de l’innovation en matière de politiques, au Québec, la planification stratégique et le transfert de connaissances pour la prévention et le contrôle des infections et la continuité de la prestation des services ont été entrepris lorsque l’hôpital étudié a élaboré un « plan de projet » (plan de préparation interne pour la poursuite des services). Le plan a ensuite été partagé au sein du réseau de santé et de services sociaux du Québec.
Attributs des innovations facilitant leur mise en œuvre
Le Tableau 4 présente les principales caractéristiques des innovations identifiées dans les trois études de cas. Les besoins et l’urgence engendrés par la pandémie de Covid-19 ont été les moteurs des innovations, qui ont été soutenues par l’acceptabilité des parties prenantes et les valeurs des acteur·rice·s de l’innovation. La plupart des innovations présentaient un avantage opérationnel pour la prestation des services de santé pendant la pandémie.
Si une innovation répondait aux besoins perçus des hôpitaux et du personnel et présentait un avantage opérationnel, un certain niveau de complexité dans la mise en œuvre (p. ex., participation de multiples intervenant·e·s, coordination des intervenant·e·s) semblait acceptable pour le personnel. Le projet ComVida au Brésil et le partage de matériel de lutte contre les infections avec d’autres établissements au Canada sont des exemples d’innovations élaborées en réponse au besoin de ressources qui permettraient aux hôpitaux de maintenir la prestation de services pendant la pandémie, même si les innovations ont impliqué divers groupes d’acteur·rice·s, y compris les individus de la communauté (au Brésil). Au Japon, alors que les gouvernements préfectoraux ont coordonné les prestataires de soins de santé locaux et se sont efforcés d’augmenter le nombre de lits pour accueillir les patient·e·s Covid, tous les hôpitaux n’ont pas accepté les patient·e·s Covid au début de la pandémie; par conséquent, ceux qui ont traité les patient·e·s Covid ont supporté une charge de travail accrue au cours de la pandémie. À mesure que le nombre de cas augmentait en mars et avril 2020, la charge de travail des personnes qui prodiguent des soins aux patient·e·s Covid a également augmenté, et le personnel hospitalier était de plus en plus préoccupé par sa capacité à fournir des soins. La création d’un centre communautaire de dépistage de la Covid-19 et l’introduction d’arrangements temporaires d’orientation des patient·e·s Covid dans le district ont permis d’accroître la capacité hospitalière pour fournir des soins aux patient·e·s Covid, en particulier pendant les premiers stades de la pandémie lorsqu’il y a eu une augmentation soudaine du nombre de cas.
De nombreuses innovations identifiées dans les études de cas étaient spécifiques à la Covid-19 et/ou à un autre contexte particulier, mais certaines innovations ont un potentiel d’expansion à d’autres environnements et/ou d’application dans de futurs chocs sanitaires. Par exemple, au Brésil, l’utilisation de la communication numérique entre les patient·e·s et leurs familles a été élargie avec la création d’une « salle des parents », où les familles de patient·e·s de régions éloignées pouvaient passer du temps à parler à l’aide d’appareils numériques à des membres de la famille hospitalisés. Au Japon, l’approche de la douleur totale a été utilisée pour fournir des soins aux patient·e·s Covid dans l’un des hôpitaux étudiés. Les personnes impliquées dans la prestation de services de soins de santé innovants pour les patient·e·s Covid ont diffusé des informations sur leurs expériences vécues à l’intérieur et à l’extérieur de l’hôpital, créant ainsi des possibilités d’utilisation de l’approche dans d’autres hôpitaux ou dans les soins de patient·e·s présentant des maladies similaires.
Facteurs organisationnels favorisant l’innovation
Le Tableau 5 présente les facteurs organisationnels qui ont facilité la mise en œuvre des innovations. Le facteur organisationnel clé mis en évidence dans les études de cas était une structure organisationnelle adaptative et flexible qui permettait de créer de nouvelles réflexions et des changements opérationnels dans un court laps de temps. Cette adaptabilité et cette flexibilité peuvent être facilitées lorsque les hôpitaux bénéficient d’une autonomie de gestion et de prise de décision.
Par exemple, l’hôpital pédiatrique du Québec dispose d’un haut niveau d’autonomie dans la prise de décision, contrairement à d’autres hôpitaux du Québec qui ont des niveaux de prestation de services similaires mais qui ne sont pas habilités à prendre des décisions indépendantes et à gérer les ressources. En fait, la plupart des hôpitaux du Québec opèrent au sein de « réseaux intégrés de santé et de services sociaux » (CISSS, ou CIUSSS s’ils sont affiliés à l’université). Il s’agit d’entités décisionnelles centralisées qui, pendant la crise de la Covid-19, ont connu des procédures administratives lourdes qui ont, par exemple, entravé les demandes de transfert d’équipements de protection individuelle (EPI) vers des établissements de santé.
La mise en œuvre des innovations a également nécessité un soutien solide, cohérent et opportun de la part des responsables des hôpitaux. Par exemple, pour créer un système temporaire d’orientation des patient·e·s Covid au niveau du district au Japon, la direction, craignant que la prestation de soins destinée aux patient·e·s Covid ait un impact négatif sur les opérations hospitalières, a fortement soutenu le partage des rôles et des responsabilités en matière de soins Covid entre les prestataires de soins de santé opérant dans le district. Le soutien de la direction de l’hôpital a joué un rôle important dans la coordination efficace au sein de l’ensemble du district. L’équipe de direction a présenté le plan avec succès à d’autres responsables d’hôpitaux.
De même, dans le cas de l’hôpital québécois, le soutien de la direction de l’hôpital a permis de prendre rapidement des décisions et d’agir par la suite. En outre, lorsque l’innovation impliquait des groupes d’acteurs extérieurs à l’hôpital, les réseaux et les relations existants, y compris ceux avec d’autres établissements de santé (ex. les administrateur·rice·s locaux·ales de la santé, etc.), étaient importants pour faciliter la mise en œuvre des initiatives. Par exemple, l’hôpital d’étude au Brésil a une longue histoire en tant qu’hôpital de référence, en particulier dans le domaine des maladies infectieuses et parasitaires, ce qui a créé des liens étroits entre l’hôpital et la communauté environnante et a contribué à une collaboration innovante dans la mobilisation des ressources communautaires pour la poursuite de la prestation de services à l’hôpital pendant la pandémie de Covid-19.
Concernant les ressources humaines, la mise en œuvre réussie de certaines innovations exigeait que le personnel hospitalier ait des valeurs communes, notamment une compréhension commune de la mission de l’hôpital et une prise de conscience de l’importance de fournir des services pour répondre aux besoins des patient·e·s. Par exemple, au Japon, une compréhension commune de la mission de l’hôpital entre le personnel de l’hôpital initial a facilité l’introduction du modèle d’orientation des patient·e·s à l’échelle du district et le fonctionnement du site d’essai PCR à l’échelle du district. Le service de pathologie de l’hôpital a été particulièrement favorable et a joué un rôle de premier plan dans la mise en place de tests PCR à l’échelle du district en aidant à préparer le site et en formant les technicien·ne·s de laboratoire qui sont venu·e·s sur le site d’essai d’autres hôpitaux. Face aux défis causés par la pandémie de Covid-19 au Brésil, un sentiment de solidarité s’est développé parmi le personnel hospitalier, ce qui a renforcé les valeurs professionnelles du personnel et facilité la prise en charge des patient·e·s.
Les quatre hôpitaux étudiés dans les trois pays disposaient de mécanismes de communication fonctionnels entre la direction de l’hôpital, les chef·fe·s de service et le personnel hospitalier de première ligne, ce qui a facilité la mise en œuvre d’innovations. Par exemple, au Brésil, le comité de gestion des risques de l’hôpital d’étude a tenu des réunions quotidiennes où les changements de prestations de services ont été discutés. Les résultats de la réunion ont ensuite été diffusés aux prestataires de soins de santé de première ligne au moyen de mécanismes de communication établis.
Au Canada, en plus de créer un comité central sur les mesures d’urgence et un sous-comité pour faciliter la communication entre la direction de l’hôpital et le personnel de première ligne, l’hôpital étudié a également mis au point des outils de communication pour s’assurer que tout le personnel de l’hôpital reçoive des informations actualisées sur la situation de l’hôpital pendant la pandémie.
La plupart des innovations listées ont été entreprises à l’aide de budgets existants, mais lorsque des fonds supplémentaires étaient nécessaires, des ressources ont pu être mobilisées à l’extérieur de l’hôpital. Par exemple, au Japon, le chef de district a décidé d’utiliser le budget du district pour mettre en œuvre le modèle d’orientation des patient·e·s Covid à grande échelle et le site de test PCR, ce qui a permis de faire avancer rapidement le plan d’action. Au Brésil, certains équipements utilisés pour la communication numérique entre les patient·e·s et leurs familles ont été financés au moyen de ressources communautaires mobilisés dans le cadre du projet ComVida.
Discussion
Les études de cas menées au Brésil, au Canada et au Japon ont révélé que, pour répondre aux perturbations causées par la Covid-19, les hôpitaux de l’étude ont entrepris des changements novateurs dans la prestation de services, les processus, la structure organisationnelle et la politique opérationnelle des hôpitaux. Les besoins et l’urgence engendrés par la pandémie de Covid-19 ont été les moteurs de ces innovations. Pour maintenir leur fonction de prestation de services de santé face à l’ampleur des défis causés par la pandémie, les hôpitaux ont introduit des pratiques novatrices dans la prestation des services de santé, qui impliquaient la coordination de plusieurs groupes d’acteurs à l’intérieur et parfois à l’extérieur des hôpitaux. Bien que des études antérieures suggèrent que la simplicité d’utilisation et/ou de mise en œuvre des innovations est une caractéristique importante dans l’adoption d’une innovation (Greenhalgh et al. 2004), avec la crise Covid, si une innovation répondait aux besoins perçus des hôpitaux et du personnel et fournissait un avantage opérationnel, un certain niveau de complexité dans la mise en œuvre semblait acceptable.
Parmi les facteurs organisationnels, une structure organisationnelle adaptative et flexible, appuyée par l’autonomie des hôpitaux dans la gestion et la prise de décisions, a été jugée propice à la création de nouvelles idées et à des changements opérationnels dans un court laps de temps. La mise en œuvre de changements novateurs dans la prestation des services a été facilitée par des mécanismes de communication fonctionnels; un soutien solide, cohérent et opportun de la part des responsables des hôpitaux; et des valeurs partagées dans la prestation de services au personnel hospitalier. Ces résultats partagent des points communs avec les écrits existants sur l’adoption d’innovations dans les formations sanitaires (Atun et al. 2007; Barasa, Mbau et Gilson 2018; Gomez et al. 2022; van den Hoed et al. 2022). Alors que la disponibilité de ressources suffisantes dans un hôpital est généralement un facteur de mise en œuvre de l’innovation (Hodgins et al. 2021), la plupart des innovations identifiées dans les études de cas ont été entreprises à l’aide de budgets existants. Mais lorsque des fonds supplémentaires étaient nécessaires, des ressources provenant de l’extérieur de l’hôpital étaient souvent mobilisées. La disponibilité des ressources externes peut dépendre de l’ampleur du choc sanitaire au sein de la population, de l’existence de relations fonctionnelles entre les hôpitaux et les autres acteurs du système de santé, ainsi que du contexte socio-économique dans lequel l’hôpital opère.
En outre, les réseaux sociaux que les hôpitaux avaient précédemment mis en place avec divers acteurs du système de santé jouent un rôle important dans l’adoption réussie des innovations (Atun et al. 2007). Des facteurs ont pu faciliter la mise en œuvre des actions novatrices dans le cadre du projet ComVida au Brésil, le partage des équipements de lutte contre les infections entre les hôpitaux au Canada et la mise au point d’un mécanisme temporaire d’orientation des patient·e·s Covid au niveau du district au Japon, tels que la participation de groupes d’acteurs à l’extérieur de l’hôpital, des réseaux et des relations existants (y compris les relations avec d’autres établissements de santé), etc.
Bon nombre des innovations identifiées dans cette étude étaient des initiatives à court terme spécifiques à la réponse à la pandémie de Covid-19 et l’étude n’a pas examiné leur processus de mise en œuvre et la diffusion d’informations relatives aux actions innovantes. Cependant, certaines mesures, comme le service de communication numérique pour les membres des familles de patient·e·s hospitalisé·e·s au Brésil, la formation via diffusion d’une vidéo en interne au Canada et l’application plus large de l’approche de la douleur totale au Japon, devraient être envisagées pour leur adoption et leur diffusion à long terme dans d’autres milieux pour traiter les problèmes inhérents aux systèmes de santé. Une étude plus approfondie sera nécessaire pour examiner la mise en œuvre ultérieure et/ou l’arrêt des actions innovantes identifiées, et pour déterminer ce qui détermine si une innovation sera mise en œuvre sur le court ou long terme et le degré de diffusion de l’innovation dans le système de santé.
Conclusion
Les besoins et l’urgence créés par la pandémie de Covid-19 ont été les moteurs de la plupart des actions innovantes identifiées dans les études de cas menées au Brésil, au Canada et au Japon. Ces innovations étaient des actions adaptatives et transformatrices qui ont produit des changements progressifs et systémiques, contribuant à la résilience des hôpitaux confrontés à des chocs perturbateurs (Lyng et al. 2021; Barasa, Mbau et Gilson 2018). La synthèse des trois études de cas suggère que pour que les hôpitaux créent et mettent en œuvre des innovations pour répondre aux futurs chocs sanitaires et pour qu’ils renforcent leur résilience, ils doivent : disposer de structures organisationnelles adaptatives et flexibles; construire et entretenir des systèmes de communication performants; avoir un leadership engagé; veiller à ce que tout le personnel partage une compréhension de la mission organisationnelle et professionnelle de l’hôpital; et établir des réseaux sociaux qui facilitent la capacité à créer et à mettre en œuvre des idées qui assurent leur fonctionnement en période de choc sanitaire.
Références
Atun, Rifat A., Ioannis Kyratsis, Gordan Jelic, Drazenka Rados-Malicbegovic, et Ipek Gurol-Urganci. 2007. « Diffusion of complex health innovations—implementation of primary health care reforms in Bosnia and Herzegovina. » Health Policy and Planning 22(1): 28-39. https://doi.org/10.1093/heapol/czl031. https://doi.org/10.1093/heapol/czl031.
Barasa, Edwine, Rahab Mbau, et Lucy Gilson. 2018. « What Is Resilience and How Can It Be Nurtured? A Systematic Review of Empirical Literature on Organizational Resilience. » International Journal of Health Policy and Management 7(6): 491-503. https://doi.org/10.15171/ijhpm.2018.06. https://www.ijhpm.com/article_3460_c345c9e12775645b1d1f07d2d4dacdd8.pdf.
Berger, E., J. Winkelmann, H. Eckhardt, U. Nimptsch, D. Panteli, C. Reichebner, T. Rombey, et R. Busse. 2022. « A country-level analysis comparing hospital capacity and utilisation during the first COVID-19 wave across Europe. » Health Policy 126(5): 373-81. https://doi.org/10.1016/j.healthpol.2021.11.009.
Desson, Z, E Weller, P McMeekin, et M Ammi. 2020. « An analysis of the policy responses to the COVID-19 pandemic in France, Belgium, and Canada. » Health Policy Technol 9 (4): 430-46. https://doi.org/10.1016/j.hlpt.2020.09.002.
Estabrooks, CA , S Straus, CM Flood, J. Keefe, P Armstrong, G Donner, V Boscart, F Ducharme, J Silvius, et M Wolfson. 2020. Rétablir la confiance : la COVID-19 et l’avenir des soins de longue durée. Société royale du Canada.
Gilson, Lucy, Soraya Ellokor, Uta Lehmann, et Leanne Brady. 2020. « Organizational change and everyday health system resilience: lessons from Cape Town, South Africa. » Social Science & Medicine 266: 113407. https://doi.org/https://doi.org/10.1016/j.socscimed.2020.113407. https://www.sciencedirect.com/science/article/pii/S0277953620306262.
Gomez, M. L., M. Kerveillant, M. Langlois, N. Lot, et M. Raux. 2022. « Organizational innovation under constraints: The case of covid patients’ flow management in Parisian hospitals. » Health Serv Manage Res: 9514848221115243. https://doi.org/10.1177/09514848221115243.
Greenhalgh, Trisha, Glenn Robert, Fraser Macfarlane, Paul Bate, et Olivia Kyriakidou. 2004. « Diffusion of Innovations in Service Organizations: Systematic Review and Recommendations. » Milbank Quarterly 82(4): 581-629. https://doi.org/https://doi.org/10.1111/j.0887-378X.2004.00325.x. https://doi.org/10.1111/j.0887-378X.2004.00325.x.
Greenhalgh, Trisha, Joseph Wherton, Chrysanthi Papoutsi, Jennifer Lynch, Gemma Hughes, Christine A’Court, Susan Hinder, Nick Fahy, Rob Procter, et Sara Shaw. 2017. « Beyond Adoption: A New Framework for Theorizing and Evaluating Nonadoption, Abandonment, and Challenges to the Scale-Up, Spread, and Sustainability of Health and Care Technologies. » J Med Internet Res 19(11): e367. https://doi.org/10.2196/jmir.8775. http://www.jmir.org/2017/11/e367/. https://doi.org/10.2196/jmir.8775. http://www.ncbi.nlm.nih.gov/pubmed/29092808.
Hamaguchi, Ryoko, Kay Negishi, Masaya Higuchi, Masafumi Funato, June-Ho Kim, et Asaf Bitton. 2020. « A regionalized public health model to combat COVID-19: lessons from Japan. » Health Affairs Blog July 22, 2020. doi: 10.1377/hblog20200721.404992.
Hodgins, Michael, Dee van Leeuwen, Jeffrey Braithwaite, Johanna Hanefeld, Ingrid Wolfe, Christine Lau, Emma Dickins, Joeanne McSweeney, Mary McCaskill, et Raghu Lingam. 2021. « The COVID-19 System Shock Framework: Capturing Health System Innovation During the COVID-19 Pandemic. » International journal of health policy and management. https://doi.org/10.34172/ijhpm.2021.130. http://europepmc.org/abstract/MED/34814662. https://doi.org/10.34172/ijhpm.2021.130.
IRISS. 2012. Creating a culture of innovation. Institute for Research and Innovation in Social Services (IRISS) (Glasgow, UK).
Lyng, Hilda Bø, Carl Macrae, Veslemøy Guise, Cecilie Haraldseid-Driftland, Birte Fagerdal, Lene Schibevaag, Janne Gro Alsvik, et Siri Wiig. 2021. « Balancing adaptation and innovation for resilience in healthcare – a metasynthesis of narratives. » BMC Health Services Research 21(1): 759. https://doi.org/10.1186/s12913-021-06592-0. https://doi.org/10.1186/s12913-021-06592-0.
Ridde, Valéry, Lara Gautier, Christian Dagenais, Fanny Chabrol, Renyou Hou, Emmanuel Bonnet, Pierre-Marie David, Patrick Cloos, Arnaud Duhoux, Jean-Christophe Lucet, Lola Traverson, Sydia Rosana de Araujo Oliveira, Gisele Cazarin, Nathan Peiffer-Smadja, Laurence Touré, Abdourahmane Coulibaly, Ayako Honda, Shinichiro Noda, Toyomitsu Tamura, Hiroko Baba, Haruka Kodoi, et Kate Zinszer. 2021. « Learning from public health and hospital resilience to the SARS-CoV-2 pandemic: protocol for a multiple case study (Brazil, Canada, China, France, Japan, and Mali). » Health Research Policy and Systems 19(1): 76. https://doi.org/10.1186/s12961-021-00707-z. https://doi.org/10.1186/s12961-021-00707-z.
Rodrigues, NH, et LGA Silva. 2020. « Gestão da pandemia Coronavírus em um hospital relato de experiência profissional. » J. Nurs. Health 10 (4): e20104004.
Simmons, Ruth, Peter Fajans, et Laura Ghiron. 2007. Scaling up health service delivery: from pilot innovations to policies and programmes. World Health Organisation (Geneva).
Souza, WV, CMT Martelli, APSC Silva, LTS Maia, MC Braga, LCA Bezerra, GS Dimech, UR Montarroyos, TVB Araújo, D Barros Miranda-Filho, RAA Ximenes, et MFPM Albuquerque. 2020. « The first hundred days of COVID-19 in Pernambuco State, Brazil: epidemiology in historical context. » Cad Saude Publica 36(11): e00228220. https://doi.org/10.1590/0102-311×00228220.
Tokumoto, A, H Akaba, H Oshitani, K Jindai, K Wada, et T Imamura. 2021. COVID-19 health system response monitor: Japan. New Delhi: World Health Organization Regional Office for South·east Asia.
van den Hoed, Monique W., Ramona Backhaus, Erica de Vries, Jan P. H. Hamers, et Ramon Daniëls. 2022. « Factors contributing to innovation readiness in health care organizations: a scoping review. » BMC Health Services Research 22(1): 997. https://doi.org/10.1186/s12913-022-08185-x. https://doi.org/10.1186/s12913-022-08185-x.
Webb, Erin, Cristina Hernández-Quevedo, Gemma Williams, Giada Scarpetti, Sarah Reed, et Dimitra Panteli. 2021. « Providing health services effectively during the first wave of COVID-19: a cross-country comparison on planning services, managing cases, and maintaining essential services. » Health Policy 126(5): 382-90. https://doi.org/10.1016/j.healthpol.2021.04.016. https://www.sciencedirect.com/science/article/pii/S0168851021001147.
World Bank. 2022. World Development Indicators. Washington DC, USA.
World Health Organization. 2022. WHO Coronavirus (COVID-19) Dashboard. WHO (Geneva, Switzeland). https://covid19.who.int.
Yin, Robert K. 2018. Case study research and applications: design and methods. 6th ed. éd. Thousand Oaks: SAGE Publications.
- Ce chapitre est une traduction adaptée de l’article Ayako Honda, Sydia Rosana de Araujo Oliveira, Valéry Ridde, Kate Zinszer & Lara Gautier. 2023. «Attributes and Organizational Factors that Enabled Innovation in Health Care Service Delivery during the COVID-19 Pandemic – Case Studies from Brazil, Canada and Japan». Health Systems & Reform 9(2): 2176022. ↵

